Sédation procédurale: Midazolam intranasal
Voir aussi
Généralités
Les gestes techniques sont anxiogènes pour les patients et les enfants peuvent présenter une collaboration limitée lors de telles situations. Les diverses méthodes de distraction active (ex. : jeux interactifs) et passive (ex. : musique) ont été démontrées efficaces pour réduire l’anxiété et la douleur perçue chez les enfants et elles sont à privilégier dans tous les cas (voir guide: Procédures mineures sans blessure). Cependant, elles sont parfois insuffisantes et nous devons recourir à d’autres stratégies afin de procéder de façon sécuritaire et éviter à nos patients des moments d’anxiété importants.
L’utilisation de la voie intranasale est de plus en plus répandue en pratique (1, 2). Elle a l’avantage de permettre une meilleure biodisponibilité des médicaments que la voie orale. Elle permet également d’administrer des médicaments sans nécessiter de voie veineuse (lorsque le patient n’a pas d’autres indications de voie veineuse), évitant ainsi une procédure douloureuse pouvant être également un défi technique chez le patient pédiatrique. Son utilisation est de plus en plus populaire en urgence pédiatrique afin d’administrer un analgésique (2) (ex. voir : fentanyl intranasal ) ou un anxiolytique(2,3,4,5,6,7) (ex : midazolam intranasal) et cela peut être une alternative à d’autres types de sédation légère-modérée dans certaines situations, comme l’utilisation du protoxyde d’azote.
Vous retrouverez ci-bas les points importants à connaître avant d’avoir recours au midazolam intranasal.
Indications rapportées dans la littérature
L’usage du midazolam par voie intranasale a d’abord été rapporté pour le traitement de convulsions sans accès veineux disponible (Documents de principes Société Canadienne de Pédiatrie).
Depuis, l’usage du midazolam intranasal a été considéré dans de petites études comme voie de sédation légère à modérée et est utilisé afin de pouvoir réaliser un geste technique de courte durée (ex. Intranasal medication administration – University of Wisconsin de https://www.uwhealth.org/). Il existe dans la littérature des articles faisant mention de l’utilisation de midazolam intranasal lors de réparation de lacérations complexes (8,9,10,11), de procédures dentaires (12), d’échographies cardiaques (6,13), d’imageries par tomodensitométrie (6,14,15) ou encore lors de l’installation d’une voie veineuse centrale (16).
Propriétés du midazolam intranasal
Effets*:
- Anxiolytique
- Sédatif
- Amnésiant
- Hypnotique
- Anticonvulsivant
- Myorelaxante
* Aucune propriété analgésique, donc ne pas oublier l’utilisation d’un analgésique lors de procédures également douloureuses (ex : distraction, utilisation de LET en gel topique et/ou de lidocaïne avec bicarbonate avant la réparation d’une lacération nécessitant des sutures (voir guide clinique lacération) ou d’une analgésie appropriée selon le geste technique à effectuer).
- Début d’action : 5-15 min
- Pic d’action : 25 min
- Durée d’action : 30-60 min
- Effets secondaires possibles :
- Brûlement nasal
- Goût désagréable
- Réaction paradoxale (agitation): plus fréquent en âge pré-scolaire
- Vomissement (2-3%)
- Ataxie
- Désaturation (le risque est dose dépendant)
- Sédation incomplète
ÉVALUATION
Histoire
Il est essentiel d’effectuer une histoire et un examen approprié avant d’utiliser le midazolam IN afin d’identifier s’il y a des contre-indications à son utilisation. De plus, il est important de bien déterminer quel sera le geste effectué et les besoins de sédation qu’il entraine chez un patient en particulier. Chaque geste est différent et chaque patient possède ces propres caractéristiques.
- Patient < 1 an
- Épistaxis
- Anatomie anormale des voies nasales
- Atteinte ABCD: Obstruction des voies respiratoires, difficultés respiratoires, instabilité hémodynamique, altération de l’état de conscience
- Antécédents d’allergie
- Patient présentant un score ASA > 2 (American Society of Anesthesiologists: ASA Classification de www.asahq.org)
- Considérer une alternative si réaction paradoxale au midazolam dans le passé, ceci n’est pas une CI formelle
PRISE EN CHARGE
Traitement
-
-
-
-
- Surveillance comme pour benzodiazépine IV
- Inhalothérapeute avisé et disponible
- Chariot de réanimation présent sur l’unité
- Oxygène et succion fonctionnels
- Observation d’une durée minimum de 1 heure post-procédure et ce jusqu’à ce que l’enfant soit revenu à son état de base
-
-
-
Administration
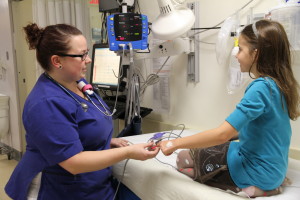
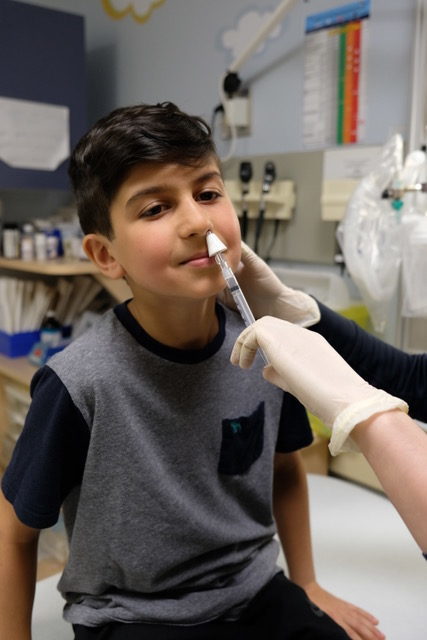
- Toilette nasale avant l’administration intranasale
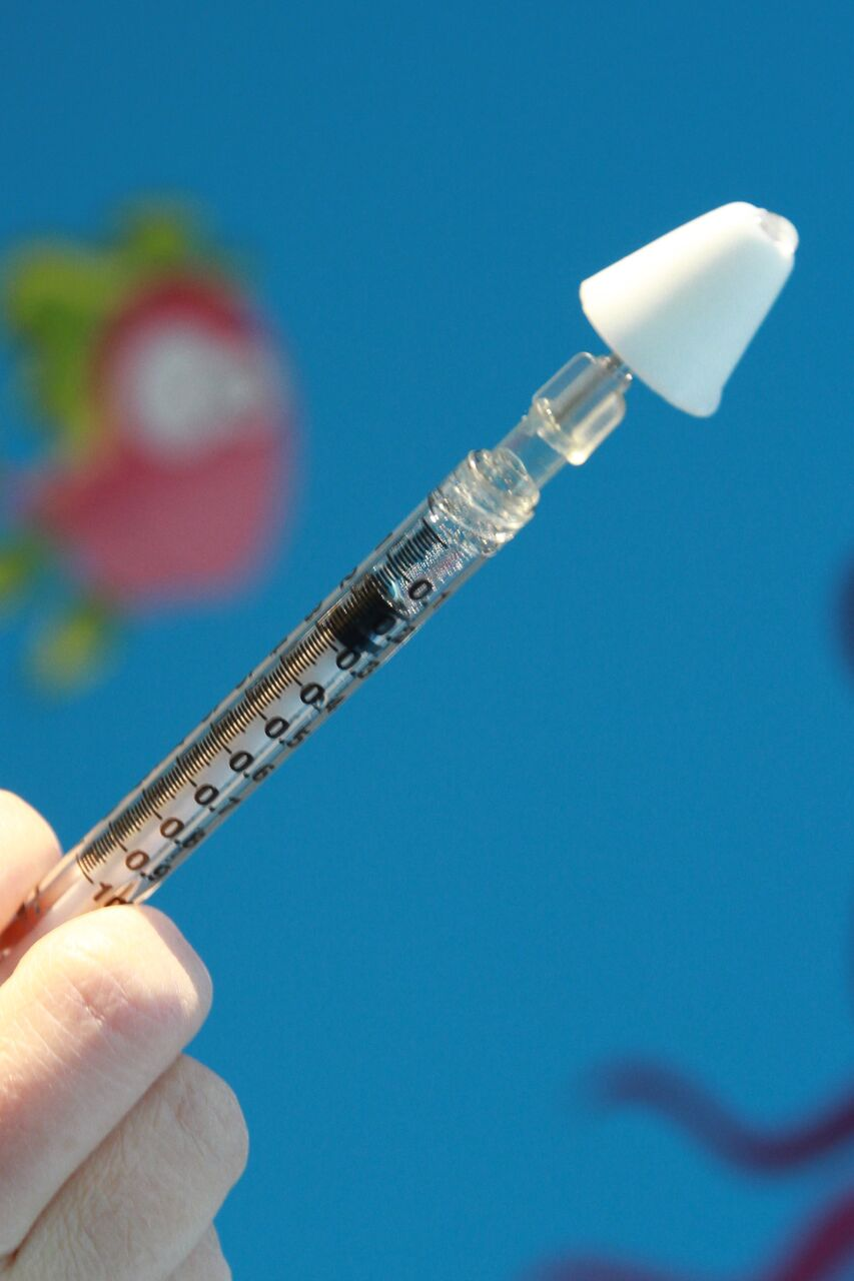
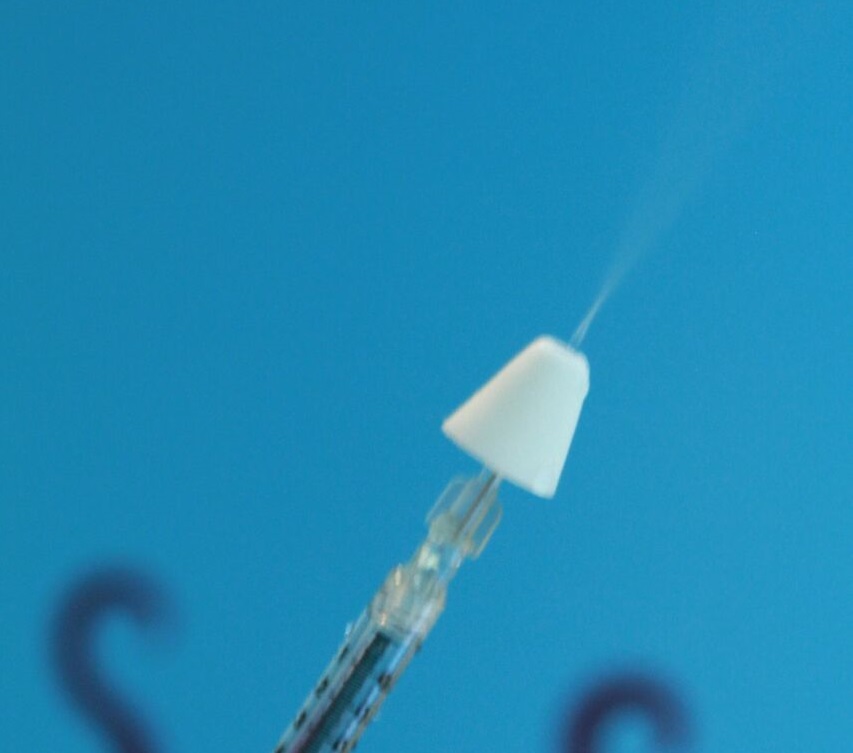
- Utilisation dispositif MAD-300 pour l’administration (espace mort de 0.1 mL)
- Diviser la dose également entre les 2 narines
- Volume d’administration possible avec MAD-30 = 0.2 – 1 mL/narine
- Administrer la dose rapidement en 1 à 2 secondes, la seringue inclinée à 45 degrés, le patient couché ou assis
- Midazolam 0.2 mg/kg (max 5 mg) intranasal pour une dose
- *Solution injectable midazolam 5 mg/mL afin d’avoir un volume réduit pour ne pas dépasser le maximun de 1 mL par narine (préférable moins de 0.5 mL/narine)
Si inefficace après 15 minutes, possibilité d’ajouter :
- Midazolam 0.1 mg/kg (max 5 mg ) intranasal pour une dose (max total de 0.3mg/kg ou 10mg, incluant la première dose)
Ces doses sont parfois combinées au fentanyl intranasal, en commençant par de petites doses pour chacun des agents (dose de départ de midazolam tel que ci-haut à 0.2mg/kg (max 5 mg), combiné à 1 mcg/kg de fentanyl intranasal (max 50 mcg). Une surveillance de sédation tel une sédation IV est assurée pour une observation d’une durée minimum de 1 heure post-procédure et ce jusqu’à ce que l’enfant soit revenu à son état de base.
Antidote
- Flumazenil : 0.01 mg/kg IV (max 0.2 mg/dose) (pas possible par voie intranasale ou IM)
- *À utiliser seulement chez le patient avec coma ou présentant des apnées secondaires à une intoxication pure et bien documentée aux benzodiazépines ET
– Patient est naïf aux benzodiazépines ET
– Patient n’est pas épileptique. - En cas de dépression respiratoire ou d’apnée, on suggère de supporter la ventilation du patient jusqu’à résolution des effets secondaires.
- Considérer davantage la naloxone si concommitant avec l’utilisation du fentanyl.
- *À utiliser seulement chez le patient avec coma ou présentant des apnées secondaires à une intoxication pure et bien documentée aux benzodiazépines ET
Conseils de départ
Il est important de rappeler aux parents que leur enfant vient de recevoir un médicament sédatif. Toutes activités demandant de la coordination et à risques de blessure est à proscrire pour les 24 heures suivantes (ex : trampoline, grimper dans des structures de jeux, conduite automobile, baignade, etc).
Il est également conseillé de reconsulter si l’enfant présente des symptômes anormaux (ex : altération de l’état de conscience, mouvements anormaux, vomissements, ataxie, etc.).
Transfert vers un centre tertiaire
Pour sédation en centre tertiaire **Discuter prétransfert**
Numéro de téléphone central téléphonique CCAR: 514-345-4931 poste 4992
MP Desjardins (urgence), B Bailey (urgence), C Marquis (pharmacie), ED Trottier (urgence)
Références
- Wolfe TR, Braude DA. Intranasal medication delivery for children: a brief review and update. Pediatrics 2010;126:532–7
- Trottier ED, S Ali et al. TRAPPED 2 project. Paediatr Child Health (in press) abstract
- Bailey AM, Baum RA, Horn K, Lewis T, Morizio K, Schultz A, Weant K, Justice SN. Review of Intranasally Administered Medications for Use in the Emergency Department. J Emerg Med. 2017;S0736-4679(17):30024-0.
- Rech MA, Barbas B, Chaney W, Greenhalgh E, Turck C. When to Pick the Nose : Out-of-Hospital and Emergency Department Intranasal Administration of Medications. Ann Emerg Med. 2017;S0196-0644(17):30194-4
- Roback MG, Carlson DW, Babl FE, Kennedy RM. Update on pharmacological management of procedural sedation for children. Curr Opin Anaesthesiol. 2016;29(Suppl 1):S21-35
- Thomas A, Miller JL, Couloures K, Johnson PN. Non-Intravenous Sedatives and Analgesics for Procedural Sedation for Imaging Procedures in Pediatric Patients. J Pediatr Pharmacol Ther. 2015;20(6):418-30
- Del Pizzo J, Callahan JM. Intranasal medications in pediatric emergency medicine. Pediatr Emerg Care. 2014;30(7):496-501
- Tsze DS, Ieni M, Fenster DB, Babineau J, Kriger J, Levin B, Dayan PS. Optimal Volume of Administration of Intranasal Midazolam in Children: A Randomized Clinical Trial. Ann Emerg Med. 2016;S0196-0644(16):30928-3
- Klein EJ, Brown JC, Kobayashi A, Osincup D, Seidel K. A randomized clinical trial comparing oral, aerosolized intranasal, and aerosolized buccal midazolam. Ann Emerg Med. 2011;58(4):323-9
- Lane RD, Schunk JE. Atomized intranasal midazolam use for minor procedures in the pediatric emergency department.Pediatr Emerg Care. 2008;24(5):300-3
- Connors K, Terndrup TE. Nasal versus oral midazolam for sedation of anxious children undergoing laceration repair. Ann Emerg Med. 1994;24(6):1074-9
- Al-Rakaf H, Bello LL, Turkustani A, Adenubi JO. Intra-nasal midazolam in conscious sedation of young paediatric dental patients. Int J Paediatr Dent. 2001;11(1):33-40
- Yildirim SV, Guc BU, Bozdogan N, Tokel K. Oral versus intranasal midazolam pred- medication for infants during echocardiographic study. Adv Ther. 2006;23(5):719-724
- Fallah R, Nakhaei MH, Behdad S, et al. Oral chloral hydrate vs. intranasal midazolam for sedation during computerized tomography. Indian Pediatr. 2013;50(2):233-235
- Mekitarian Filho E, de Carvalho WB, Gilio AE, et al. Aerosolized intranasal midazolam for safe and effective sedation for quality computed tomography imaging in infants and children. J Pediatr. 2013;163(4):1217-1219
- Ljungman G, Kreuger A, Andréasson S, Gordh T, Sörensen S. Midazolam nasal spray reduces procedural anxiety in children. Pediatrics 2000;105:73-8
En ligne Mai 2017 (FOPR En ligne Novembre 2015), mise à jour décembre 2023 EDT MPD CM