Invagination
Voir aussi
Généralités
L’invagination se produit lorsqu’un segment d’intestin proximal est « télescopé » dans un segment d’intestin distal. L’invagination iléo-colique est celle redoutée, nécessitant une réduction. Ceci est une urgence abdominale.
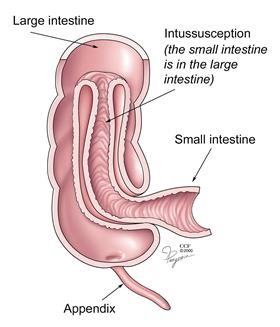
Il s’agit de la cause principale d’obstruction intestinale chez les enfants de 3 mois à 3 ans (60% moins d’un an). Il y a une légère prédominance chez les garçons (3 : 2) et l’incidence est plus élevée à l’automne et à l’hiver.
Jusqu’à 30% des invaginations se produisent en période péri ou post infectieuse, incluant les otites moyennes aigües, les infections des voies respiratoires supérieures et les gastroentérites virales et bactériennes. Le purpura d’Henoch-Schönlein augmente aussi le risque d’invagination (mais le plus souvent iléo-iléale). C’est aussi un effet secondaire très rare qui peut néanmoins se produire dans les trois semaines suivant la vaccination contre le rotavirus.
***Une fièvre active n’exclut pas le diagnostic d’invagination.L’invagination est majoritairement idiopathique, mais un « lead point » (point d’acrage) peut être identifié dans environ 25% des cas. Ceci est particulièrement à rechercher chez l’enfant âgé de plus de 5 ans et chez le très jeune bébé (<3 mois).
Exemples de points d’ancrage :
- Hypertrophie des plaques de Peyer (nourrissons)
- Diverticule de Meckel
- Polype intestinal
- Kyste de duplication intestinale
- Malformation vasculaire
- Tumeur
L’invagination iléo-colique est une urgence abdominale qui doit être prise en charge sans délai. Il y a un risque d’ischémie et de nécrose intestinales, de perforation et de péritonite si le diagnostic n’est pas reconnu.
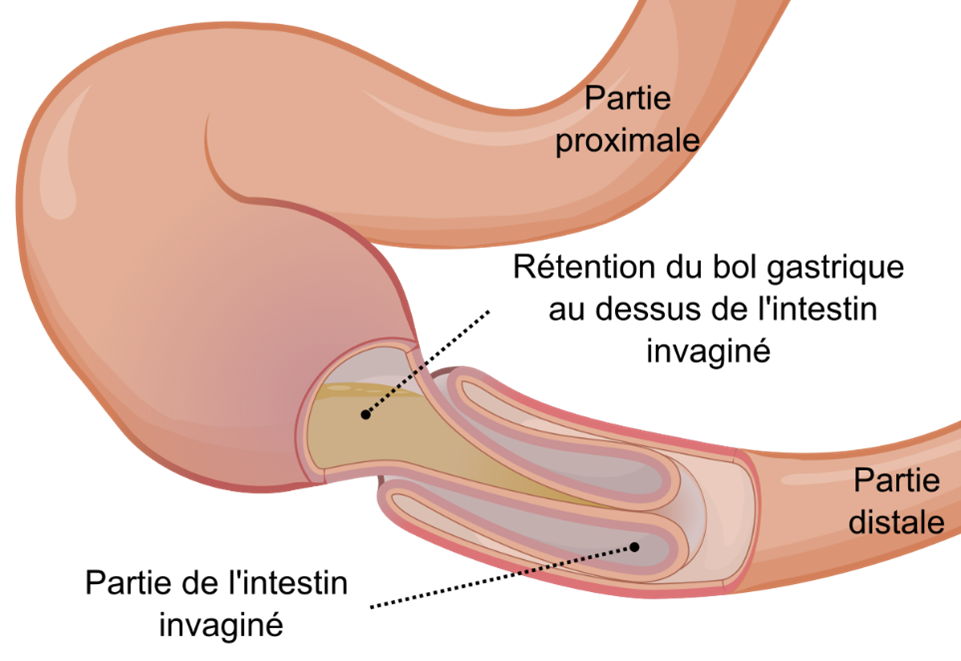
En cas d’invagination iléo-iléale claire, il est possible d’observer simplement l’évolution clinique à l’hôpital ou à domicile et au besoin, de répéter l’échographie si les symptômes persistent et selon la sévérité de l’invagination. Les invaginations iléo-iléales sont généralement auto-résolutives. Considérer consulter la chirurgie si fixe ou contexte de purpura d’Hénoch Schonlein.
ÉVALUATION
Diagnostic différentiel
Le défi principal consiste à différencier l’invagination iléo-caecale de la gastroentérite, d’autant plus que l’un n’exclut pas l’autre. Les signes d’alarme sont un changement dans le pattern de la maladie, le caractère de la douleur et les vomissements, ainsi que l’apparition de rectorragies de type «gelée de groseilles».
DDX autres que la gastroentérite :
- Malrotation avec volvulus
- Appendicite
- Diverticulite de Meckel
- Ischémie mésentérique
- Péritonite
- Torsion ovarienne
- Hernie incarcérée
- Infection urinaire
- Hydronéphrose sévère
La léthargie peut être le seul signe indicateur d’une invagination chez le nourrisson ou le jeune enfant. Elle doit être considérée parmi les autres causes de léthargie telles que le sepsis, la méningo-encéphalite, les anomalies métaboliques et neurologiques, les traumatismes non-accidentels et les intoxications.
Histoire
La triade classique de coliques, masse abdominale palpable et selles en «gelée de groseilles» est présente dans moins de 30% des cas.
- Douleurs crampiformes paroxystiques
- Épisodes de 5-20 minutes qui s’intensifient en douleur et en fréquence
- L’enfant va initialement bien entre les crises, assez pour jouer normalement
- Vomissements, parfois bilieux
- Selles normales, puis diminuées
- Rectorragies et/ou selles en «gelée de groseilles»
- Irritabilité
- Faiblesse, léthargie
La combinaison de douleur abdominale paroxystique, vomissements et masse abdominale palpable a une valeur prédictive positive de 90%. S’il y a en plus présence de sang dans les selles, la VPP augmente à près de 100%. Cependant, la présence de rectorragies est un signe tardif de l’invagination.
La douleur abdominale est secondaire à la distension et aux vagues péristaltiques contre l’obstruction causée par la masse formée par l’invagination.
Examen physique ciblé
- Douleur abdominale à la palpation
- Masse abdominale palpable en forme de saucisse au quadrant supérieur droit (80% des invaginations sont retrouvées à l’angle hépatique), augmentée en taille lors des crises
- Distension abdominale
- Quadrant inférieur droit scaphoïde (vide) = Dance’s sign
- Mucus sanguinolent au toucher rectal
- Sang occulte
- Si compliquée : signe de péritonite avec défense abdominale
Investigations
Évaluation du statut d’hydratation et des désordres électrolytiques associés, selon l’état clinique :
- FSC
- Gaz capillaire
- Ionogramme
- Glycémie
- Lactates
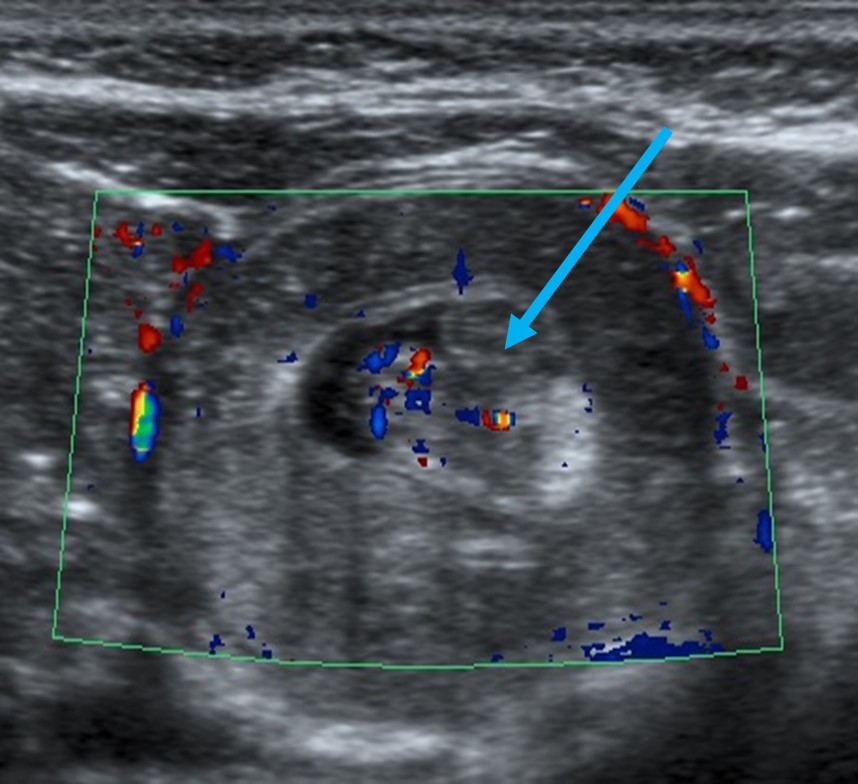
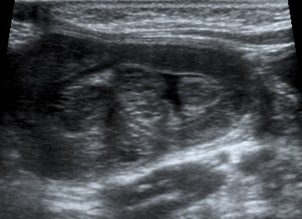
L’échographie abdominale effectuée par un radiologiste est sensible et spécifique à plus de 98%. Elle peut aussi permettre l’identification d’un lead point chez certains patients.
L’échographie au département d’urgence (ÉDU) peut aussi être utilisée et se révèle sensible et spécifique lorsqu’effectuée par un praticien habileté. En cas de suspicion clinique, une confirmation par le radiologue est essentielle, ainsi qu’un transfert rapide dans un centre habileté à la réduction des invaginations iléo-coliques.
Voir : https://onlinelibrary.wiley.com/doi/10.1111/acem.14226#.YEjjQmC7wao.twitter.
Vue transverse : cible/beigne Vue longitudinale : masse tubulaire/kidney sign
La radiographie abdominale simple peut être utile pour éliminer des signes de perforation intestinale (pneumatose, air libre) avant la réduction en radiologie, mais ne permet pas d’exclure une invagination. Certains signes indirects peuvent également être notés, mais la triade ‘’obstruction, effet de masse, déshabitation’’ n’est retrouvée que dans 10 à 25% des cas.
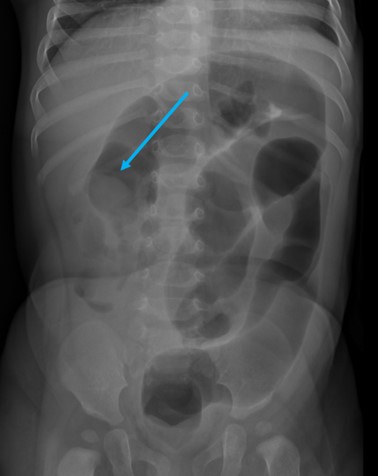
L’examen fluoroscopique permet la confirmation de l’invagination et fait aussi partie du traitement (voir traitement).
PRISE EN CHARGE
Traitement
Le traitement définitif est la réduction de l’invagination iléo-colique par lavement à l’air ou hydrique en radiologie d’intervention. Dans certains cas, une réduction chirurgicale avec ou sans résection intestinale est nécessaire (ex. échec de réduction, péritonite).
Algorithme de prise en charge des enfants avec invagination au CHU Sainte-Justine
Voir aussi pour impression: Algorithme invagination 20250508
Prise en charge médicale et réanimation initiale
- NPO
- TNG si vomissements et/ou critiquement malade pour diminuer le risque d’aspiration
- Correction de l’instabilité hémodynamique au besoin
- Installation d’une voie IV pour tous les patients pré-réduction
- Réplétion volémique selon l’état hémodynamique
- Si signe de choc : bolus NS ou LR 20 mL/kg et consultation immédiate en chirurgie
- Si stable : soluté au besoin d’entretien Dextrosé 5%NaCl 0.9% ou Dextrosé 5% LR
Analgésie
- Analgésie rapide si patient souffrant selon échelle de douleur d’hétéro-évaluation FLACC ou EVENDOL (le plus souvent approprié vu patient généralement < 5 ans)
- Acétaminophène PO ou IV 15 mg/kg (max 650mg) q 4h prn
- Si IV, surveillance TA avant et après administration sur 15 min
- Fentanyl intranasal 1-2 mcg/kg (max 100 mcg) si douleur sévère et patient ≥ 1 an (une dose seulement le plus souvent). Voir Guide Fentanyl intranasal
- Morphine IV 0.1 mg/kg (max 5 mg) si douleur sévère (une dose seulement le plus souvent).
- Acétaminophène PO ou IV 15 mg/kg (max 650mg) q 4h prn
Traitement de l’invagination iléo-colique
- Transfert en centre tertiaire PRN pour la réduction selon expertise
- Consultation en radiologie
- Acteur clé pour traitement en urgence via réduction par lavement à l’air
- Critères: patient stable, absence de péritonite
- Méthode:
- Réduction sous monitoring cardiorespiratoire pendant la procédure et personnel dédié selon l’état du patient
- Il est réalisé avec la mise en place d’une sonde Foley en regard de la région rectale et après insufflation du ballonnet afin d’obtenir un circuit étanche. L’examen se déroule avec la fluoroscopie en continu afin de suivre la réduction de l’invagination et d’identifier toute complication qui pourrait survenir pendant la procédure (ex: perforation). L’examen se déroule avec un maximum de trois tentatives d’une durée de trois minutes et à l’aide de trois niveaux de pression d’intensité progressive (de 90 à 120 mm Hg). La pression de 120 mm Hg est la pression maximale à utiliser. Au CHU Sainte-Justine, une étude a démontré qu’avec une pression de 90 mm Hg, les réductions sont réussies dans la plupart des cas avec 89% de succès global et 96% s’il s’agit d’une invagination idiopathique/sans point d’ancrage.
- Après trois tentatives de réduction infructueuses, il pourrait être indiqué de donner un repos d’une ou quelques heures au patient avant d’essayer à nouveau de réduire l’invagination selon le même protocole décrit ci-haut. Cette décision doit être prise en concertation avec l’équipe de chirurgie et doit tenir compte de l’état général du patient.
- 80%-95% succès (au CHUSJ: près de 90% global, et plus de 95% si idiopathique)
- Consultation en chirurgie générale
- Chirurgien (patron) toujours avisé par radiologiste
- Consultation du/de la chirurgien(ne) rapidement lorsqu’une réduction est prévue
- Dès l’arrivée du patient, par urgentiste, si patient instable, atteinte de l’état général et/ou signes de péritonite
- Par radiologiste, si probabilité de réduction difficile selon radiologiste à l’échographie (voir ci-bas facteurs de risque et voir algorithme).
- Elle/il devra être disponible rapidement en cas d’échec de réduction ou de complication (ex. perforation (1%), +- pneumopéritoine sous tension).
Certains patients sont plus à risque d’échec de traitement
- Nourrissons < 3-12 mois et enfant > 5 ans
- > 48-72h de symptômes avant la réduction
- ‘’Lead point’’ autre que ganglions
- Absence de vascularisation de l’invagination
- Liquide piégé au sein et autour de l’anse invaginée
- Ascite
Certains patients sont plus à risque de perforation
- Nourrissons < 6 mois
- > 72h de symptômes avant la réduction
- Pression plus élevée utilisée à la réduction
Après la réduction par fluoroscopie
- Patient à jeun pour 1-2h, puis diète progressive
- Observation à l’urgence d’environ 4 heures post réduction par lavement avant le retour à domicile, si absence de complication et de ‘’lead point’’ pathologique.
- Hospitalisation pour observation selon jugement de l’équipe traitante.
Conseils de départ
Dépliant destiné aux parents: Invagination dépliant destiné aux parents 28 avril 2021
Les patients qui répondent à tous les critères ci-dessous peuvent être libérés dans les heures après la réduction (observation moyenne de 4h généralement):
- Aucune complication lors de la procédure
- Absence de lead point ou co-morbidité
- Tolère l’alimentation PO (liquides clairs, puis diète progressive)
- Absence de déshydratation
- SV normaux et examen abdominal bénin
- Possibilité de revenir rapidement à l’hôpital au besoin
Le risque de récurrence est de 10-20%, la moitié se produisant dans les 48-72h après la réduction (5-10%). Retarder la reprise alimentaire ne diminue pas le risque de récurrence. Il est impératif d’aviser les parents de consulter en urgence si les symptômes de l’enfant récidivent.
Quand référer
Les enfants chez qui l’on diagnostique une invagination doivent être référés rapidement à un radiologiste et un chirurgien devrait être avisé et disponible rapidement en cas d’échec de réduction.
Transfert vers un centre tertiaire
Préparation d’un transfert vers un centre tertiaire.
Numéro de téléphone : 514-345-4919 central téléphonique CCAR
A Trottier (urgence), EDT (urgence), M-Claude Miron (radiologie), M Beaunoyer (chirurgie), C Lapierre (radiologie), L Diliddo (urgence), C Marquis (pharmacie), J Gravel (urgence)
Révisé A D’Angelo, C Thériault
En ligne avril 2021, mise à jour algorithme mai 2022, mai 2025
Mise à jour EDT, MC Miron, J Gravel, N Kleiber, M Beaunoyer, G Tourigny mai 2025