Trauma cervical
Voir aussi
Généralités
Chez l’enfant de moins de 16 ans aucun mécanisme clair n’est un facteur de risque en soit pour un trauma cervical.
En effet, la décision de faire une radiographie de la colonne cervicale repose plutôt sur des symptômes ou signes cliniques, tirés de la Règle NEXUS (altération de l’état de conscience, intoxication, déficit neurologique focal, douleur à la palpation de la ligne cervicale médiane, douleur distrayante). Plusieurs mécanismes de trauma demeurent néanmoins plus inquiétants et ont été associés à un traumatisme cervical, tels que le plongeon ou l’accident auto-auto à haute vélocité.
Chez l’enfant de moins de 3 ans une lésion traumatique de la colonne cervicale est excessivement rare.
Lorsqu’il y a trauma cervical, celui-ci est le plus souvent accompagné d’un trauma cranio-cérébral (TCC).
Il est donc exceptionnel qu’un jeune enfant se présente avec un trauma cervical sans altération de l’état de conscience. Aussi, vu la rareté du trauma cervical chez l’enfant de moins de 3 ans, très peu d’études ont pu identifier des facteurs de risque chez ces jeunes enfants. Les facteurs de risque les plus prédictifs semblent être un GCS inférieur à 15 et un accident d’auto à haute vélocité.
Pour la majorité des enfants de moins de 3 ans se présentant immobilisés après un accident d’auto, la colonne cervicale pourrait être évaluée cliniquement, sans examen radiologique. Dans les cas où l’enfant était bien attaché et protégé dans son siège d’auto, qu’il n’a pas d’altération de l’état de conscience ou d’autres blessures, et qu’il a spontanément une amplitude articulaire normale des mouvements de la colonne cervicale, il est généralement possible de cesser l’immobilisation de la colonne cervicale sans investigation radiologique.
ÉVALUATION
Examen physique ciblé
L’examen physique d’un enfant avec suspicion de trauma cervical inclut
- Examen neurologique: incluant score GCS et nerfs périphériques (exclure lésion neurologique focale)
- Voir aussi Nos Outils de Références: Traumatologie-Lésion de la moëlle épinière
- Colonne cervicale:
- recherche lésion (ecchymose, abrasion, lacération)
- palpation de la ligne médiane et des muscles paravertébraux à la recherche de douleur
- Si un doute de lésion de la colonne cervicale persiste:
- compléter l’examen de l’amplitude articulaire des mouvements actifs de la colonne cervicale après l’obtention d’une investigation radiologique normale
Investigations
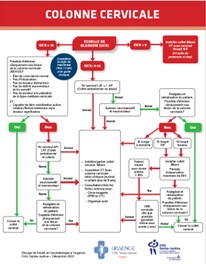
Nouvel algorithme 2022: Algorithme_colonne cervicale-VF
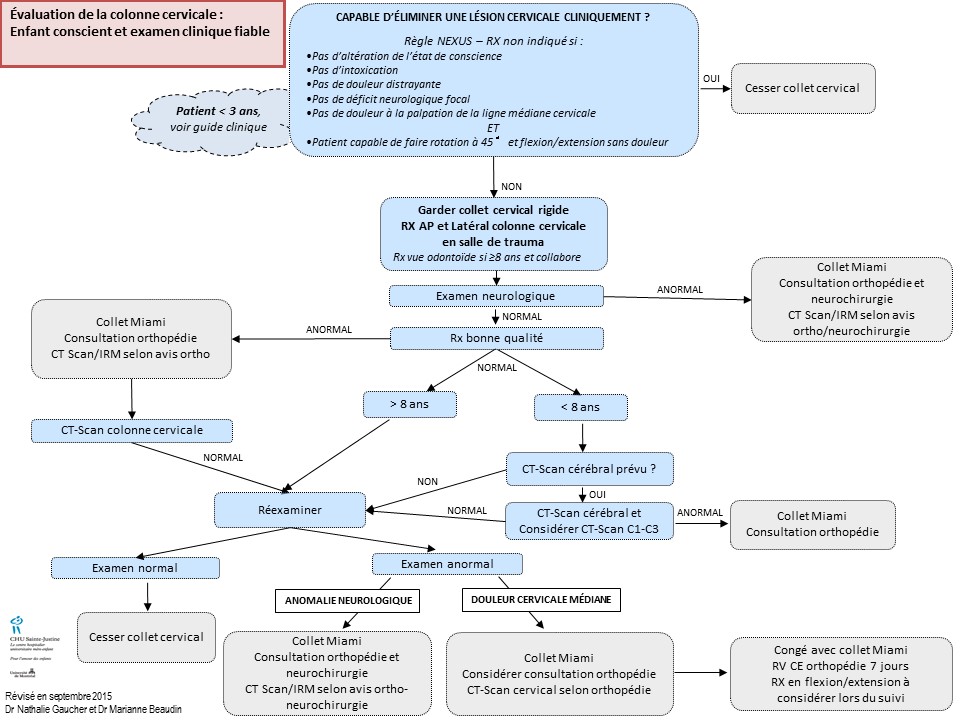
Trauma Cervical GCS 15
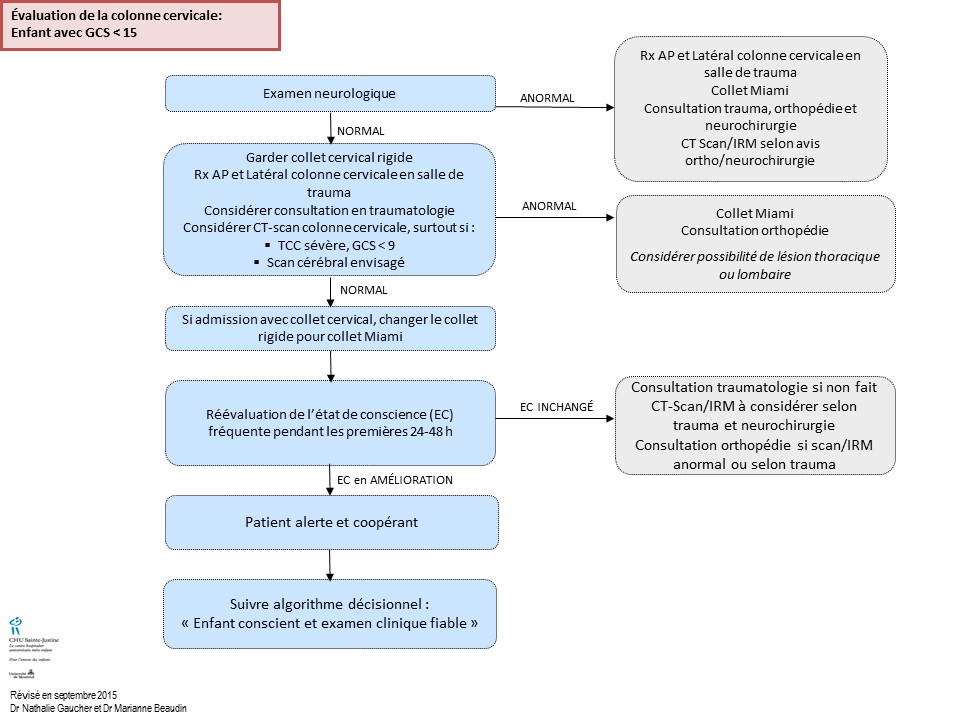
Trauma Cervical et GCS Inférieur 15
Voir aussi Nos Outils de Références- Colonne cervicale- Radiographies
PRISE EN CHARGE
Traitement
L’immobilisation de la colonne cervicale est le traitement immédiat de toute suspicion de traumatisme cervical.
Chez le jeune enfant, l’immobilisation peut se faire à l’aide de sacs de sable posés de chaque côté de la tête et tenus en place par des bandes de collant au front et au menton. Chez l’enfant plus vieux, un collet cervical rigide peut initialement servir d’immobilisation. Si l’immobilisation doit se prolonger au-delà de quelques heures, ces enfant doivent bénéficier d’un collet cervical plus adapté, tel que le collet Miami, disponible dans certains centres hospitaliers.
Guide Installation Collet Miami J(1)
Vidéo Installation Collet Miami
Quand référer
Toute suspicion de trauma cervical chez un enfant de moins de 16 ans devrait être référée d’urgence à un centre de traumatologie pédiatrique pour évaluation. L’immobilisation cervicale devrait se poursuivre jusqu’à l’évaluation par le consultant.
Transfert vers un centre tertiaire
**Discuter prétransfert** avec urgentiste et orthopédiste HSJ:
Numéro de téléphone central téléphonique CCAR: 514-345-4931 poste 4992
AVANT LE TRANSFERT:
- Le patient doit être immobilisé et doit être transféré en ambulance
- Déterminer si la présence d’un médecin ou infirmière est nécessaire
- Procéder aux derniers examens et traitements nécessaires avant le transfert en collaboration avec le centre tertiaire
- Obtenir une copie numérique ainsi que des rapports déjà émis de toute investigation radiologique déjà faite
- Préparer le matériel nécessaire au transport (matériel d’intubation, sédation, analgésie, etc.)
N Gaucher (urgence), M Beaudin (traumatologie-chirurgie), S Parent (orthopédie)
En ligne Février 2016, révisé Mai 2018