Arthrite septique
Voir aussi
Généralités
- L’arthrite septique est une urgence thérapeutique et orthopédique
- Elle est deux fois moins fréquente que l’ostéomyélite
- Le plus souvent l’inoculation se fait par voie hématogène ou par contiguïté à partir d’une
Ce guide de pratique concerne les infections ostéo-articulaires de l’enfant sain, acquises par voie hématogène.
Il ne concerne pas l’immunodéprimé (incluant l’enfant atteint d’anémie falciforme), ni les voies d’inoculation complexe (chirurgicale, trauma, inoculations directes…) : discuter avec le spécialiste traitant ou l’infectiologue pour ces situations particulières.
Bactériologie
- Difficultés d’isolement bactériologique. Importance du prélèvement articulaire.
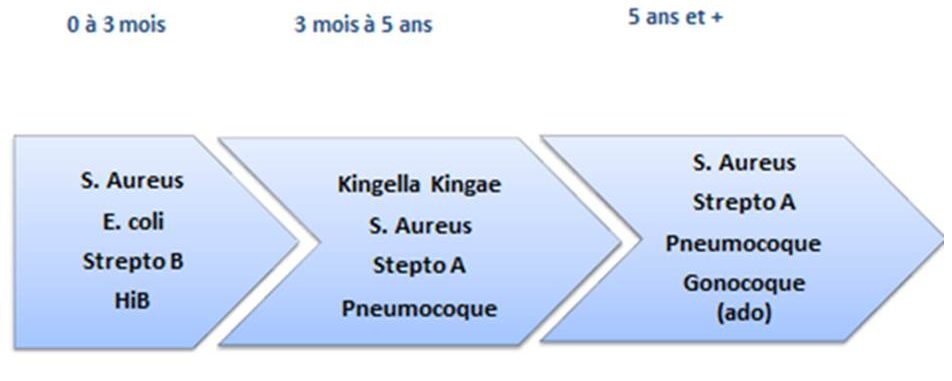
- Germes les plus fréquents :
- Staphylocoque aureus (S. aureus) ou Kingella kingae selon l’âge.
Les arthrites à Haemophilus influenza B représentaient 40% des arthrites septiques chez l’enfant au Canada avant la mise en place de la vaccination. Il n’y a plus aucun cas rapporté depuis les années 1990.
ÉVALUATION
Diagnostic différentiel
- Synovite aiguë transitoire :
- Enfant de 3 à 8 ans, apyrétique le plus souvent ou subfébrile, bon état général, histoire d’IVRS 1 à 2 semaines avant parfois retrouvée.
- Arthrite réactionnelle :
- 7-10 jours après épisode infectieux (IVRS ou diarrhée). Apyrétique.
- Germes les plus fréquents : Parvovirus, EBV, Rougeole, Oreillons, Streptocoque A, Salmonelle, Shigelle, Campylobacter, hépatites B et C, Rubéole
- Maladie Lyme:
- Voir: https://www.urgencehsj.ca/protocoles/maladie-de-lyme-2/
- Arthrite juvénile idiopathique :
- Apyrétique (sauf AJI systémique mais présentation différente), épisodes récidivants, oligo ou poly-articulaire, durée de l’arthrite minimum 6 semaines avant diagnostic
- Arthrite réactionnelle :
- 7-10 jours après épisode infectieux (IVRS ou diarrhée). Apyrétique.
- Germes les plus fréquents : Parvovirus, EBV, Rougeole, Oreillons, Streptocoque A, Salmonelle, Shigelle, Campylobacter, hépatites B et C, Rubéole
- Hémarthrose :
- Apyrétique. À évoquer si trouble de la coagulation connu ou suspecté (ecchymoses, saignements fréquents)
Voir également: Boiterie aigüe isolée
Dans tous les cas, si un doute diagnostique persiste, faire une ponction articulaire.
Histoire
Une arthrite septique doit être suspectée chez tout patient ayant :
- Arthrite mono ou oligo-articulaire ET
- Fièvre (le plus souvent, peut-être absente au début)
Localisations préférentielles :
- Genoux
- Hanches
Boiterie ou impotence fonctionnelle totale le plus souvent. Enfant souvent plus souffrant que dans les cas de synovite transitoire
La hanche est un site fréquent d’arthrite chez les enfants de moins de 2 ans.
Les nouveau-nés sont souvent apyrétiques, mais peuvent être irritables.
Examen physique ciblé
Chez le nouveau-né : Vérifier attentivement l’examen des articulations si :
- Réduction de la mobilisation spontanée
- Pleurs lors de l’habillage ou au changement de couche
- Aspect pseudo-paralytique d’un membre qui ne bouge plus ou qui bouge moins bien que le membre controlatéral
Chez l’enfant :
- Douleur articulaire exacerbée à la mobilisation du membre et à la palpation. Pour la hanche : attitude en abduction et rotation externe.
- Augmentation de la chaleur locale et du volume de l’articulation (plus difficile à objectiver au niveau de la hanche)
- Limitation de l’amplitude articulaire et limitation fonctionnelle
- Atteinte de l’état général possible
Investigations
Bilan biologique
- FSC, VS, CRP
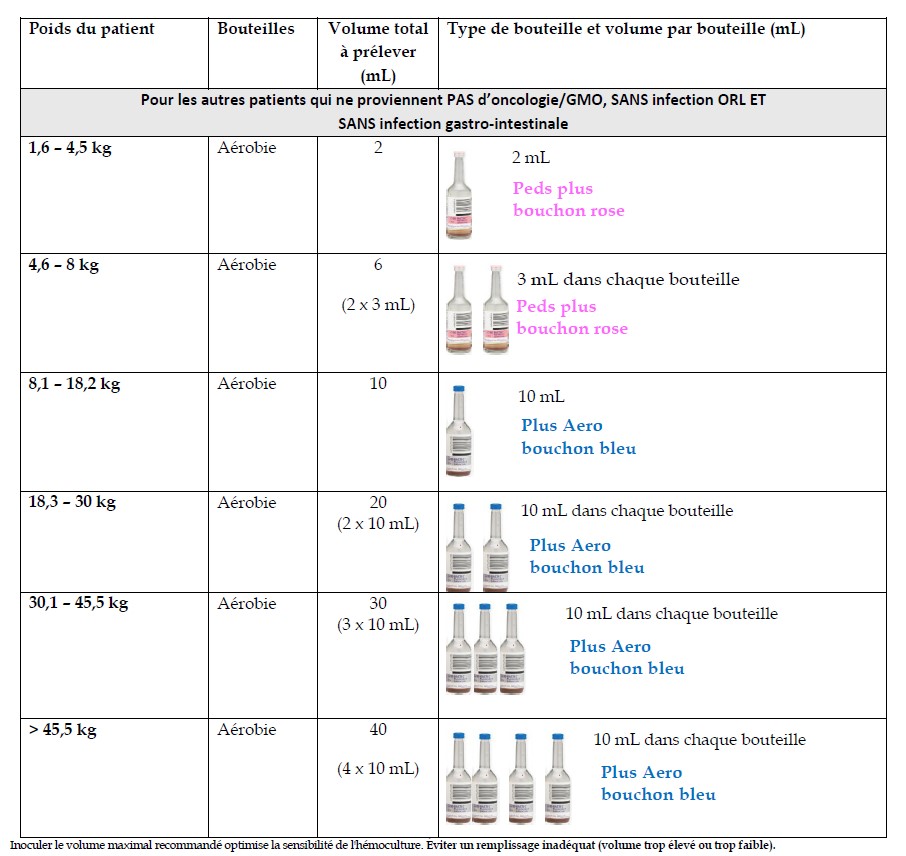
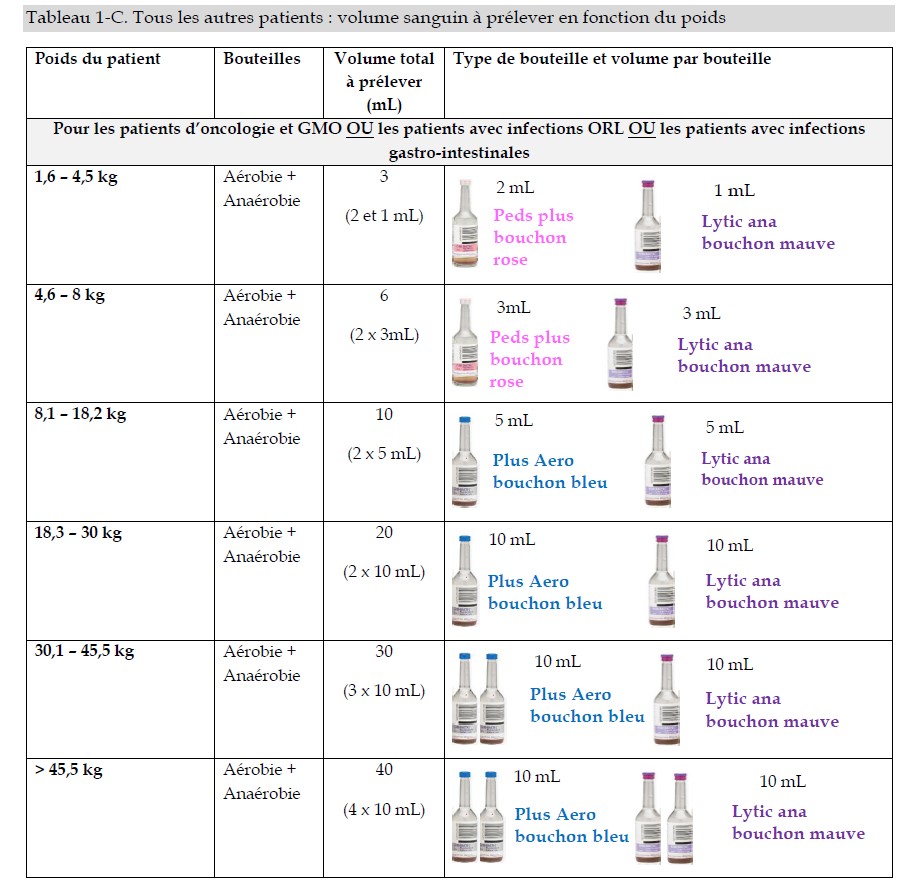
- Hémoculture : 7.26 Hemoculture_oct 2024 mise en page urgence FINAL
- 2 hémocultures idéalement: Ne pas retarder le début de l’antibiothérapie
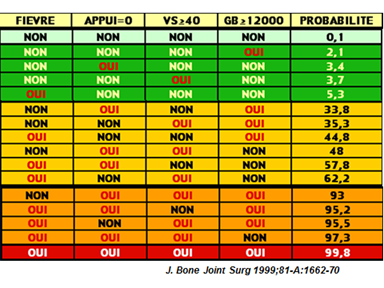
Probabilité clinico-biologique d’arthrite septique en 4 questions oui/non:
- Fièvre >38°
- Impossibilité d’appui
- VS >40mm
- Hyperleucocytose > 12000/mm3
Risque Arthrite septique selon facteurs de risque
- Si 1 critère : Risque 2-5%
- Si 2 critères : Risque 35-65%
- Si 3-4 critères : Risque 90-100 %
La CRP est aussi un marqueur prédicteur d’arthrite septique si > 20 mg/L (J Bone Joint Surg Am, 2006 Jun; 88 (6): 1251 -1257)
Bilan radiologique
- Radiographie simple
- Souvent normale. Pour rechercher un diagnostic différentiel
- Recherche signe d’ostéite
- Épanchement peut y être suspecté
- Échographie
- Met en évidence l’épanchement si non évident cliniquement.
- Si pas d’épanchement= arthrite septique très improbable
- Scintigraphie osseuse
- À envisager per hospitalisation pour certains patients si suspicion d’ostéomyélite sous-jacente (nouveau-nés, sinon selon évolution)
- Ne doit pas retarder le début de l’antibiothérapie
- Permet aussi d’évaluer si compromis vasculaire
- Gallium-67 (traceur infectieux/inflammatoire)
- Utile si scintigraphie osseuse douteuse
Ponction articulaire
La ponction articulaire est le test diagnostique le plus important. Elle peut être réalisée par le radiologiste d’intervention, l’orthopédiste ou l’urgentiste (genou).
- Genou: avec aiguille 18 ou 20 g de 1.5 pouces
- Faire analyses suivantes (mettre par ex dans tube PL ou pot urine, 0.5 mL par tube)
- Décompte cellulaire
- Gram et culture
- Culture du liquide synovial dans bouteille hémoculture
- PCR bactérien et kingella
- PCR Lyme et N. Gono selon le cas
- À faire dès que possible : Si GB > 50 000/mm3 dans le liquide synovial, en faveur d’une arthrite septique
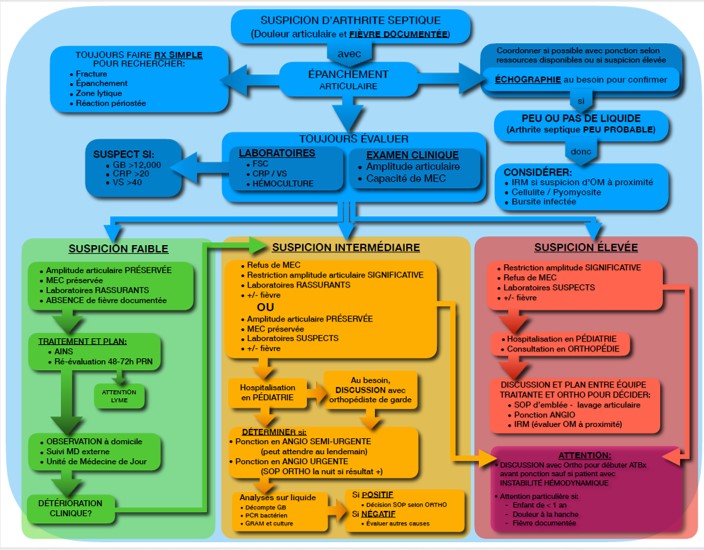
Algorithme de prise en charge de la suspicion d’arthrite septique au CHU Sainte-Justine Sept 2022
Pour impression, document pdf: Algorithme suspicion arthrite septique CHUSJ Sept 2022
PRISE EN CHARGE
Traitement
Consultation en orthopédie
- Ponction par orthopédiste, urgentiste ou radiologie
- Lavage articulaire
Antibiothérapie IV
Empirique à débuter en rapidement après ponction articulaire
- Céfazoline IV : 50 mg/kg/dose aux 8h (max 1,5g IV q 8h)
- Couvre S. aureus sensible à la méthicilline, Kingella kingae, Strepto gr. A
- Ex. SARM à domicile, atteinte sévère
- Ajouter Vancomycine IV: 15mg/kg/dose aux 6h (max 1000 mg IV q6h)
- ! Attention Kingella Kingae est résistant à la vancomycine
Cas spéciaux (≤ 3 mois et adolescent) :
- Discuter avec l’infectiologue
- Ajouter Céfotaxime IV: 50mg/kg/dose aux 6h
- ≤ 3 mois : couvre les bacilles gram négatifs
- Chez adolescent : si N. Gonorrhoeae suspecté
Analgésie
- Ibuprofène, acétaminophène et chez le patient avec douleur importante malgré analgésie simple, opiacés courte durée
Immobilisation
- À visée antalgique (attelle) de courte durée post lavage.
Quand référer
- Référer l’enfant en URGENCE dans un centre d’orthopédie pédiatrique
- GARDER A JEÛN
Transfert vers un centre tertiaire
Appeler avant transfert au CHU Ste Justine. Discuter en conférence avec l’urgence et l’orthopédie.
Numéro de téléphone centrale téléphonique CCAR: 514-345-4919
O Weill (urgence), J Gravel (urgence), S Parent (orthopédie), J Autmizguine (maladies infectieuses), C Hervouet-Zeiber (pédiatrie), Marc-André Levasseur (médecine nucléaire), Sophie Turpin (médecine nucléaire), ED. Trottier (urgence)
Révisé H Paquin (urgence) Sept 2022, ajout HC Oct 2024 EDT
En ligne Sept 2016