Traumatismes- Blessure(s) inexpliquée(s)
Voir aussi
Généralités
Ce guide se veut un outil pour accompagner les cliniciens dans la prise en charge d’enfants qui ont possiblement vécu de la maltraitance et un complément aux autres ressources suggérées. Il ne remplace en aucun cas le jugement clinique. Des variations tenant compte de la situation du patient peuvent se révéler pertinentes.
Dans le présent document, nous utilisons le terme « blessures inexpliquées » pour décrire les blessures pour lesquelles:
- Aucune explication n’est fournie OU
- L’explication fournie ne correspond pas à la blessure OU
- L’explication fournie ne correspond pas au stade de développement de l’enfant OU
- Le type de blessure correspond à des blessures ayant une forte association à la maltraitance (mais nécessitant un diagnostic différentiel adéquat).
Une blessure inexpliquée peut avoir été causée par la maltraitance/ par l’abus de l’enfant. Tout professionnel de la santé qui, dans l’exercice de sa profession, a un motif raisonnable de croire qu’un enfant a subi une forme ou une autre de maltraitance (par ex. négligence, abus physique et/ou sexuel) a le devoir de signaler la situation aux services de protection de la jeunesse de la région concernée le plus rapidement possible (Voir site LégisQuébec, Loi sur la protection de la jeunesse: https://legisquebec.gouv.qc.ca/fr/showdoc/cs/P-34.1). Il est possible qu’un retour à domicile ne soit pas autorisé dans ces situations.
Il importe de considérer si d’autres enfants dans le milieu sont aussi à risque de maltraitance.
Des informations (incluant les coordonnées requises) pour faire un signalement sont disponibles au site internet suivant : https://www.quebec.ca/famille-et-soutien-aux-personnes/enfance/protection-de-la-jeunesse/faire-un-signalement-au-dpj.
Pour bien documenter vos dossiers dans le cas d’une blessure inexpliquée, vous référer à l’annexe 1:
ÉVALUATION
Diagnostic différentiel
Toutes les blessures inexpliquées devraient faire l’objet d’un Ddx approprié. Les grandes catégories diagnostiques à envisager sont:
- Une ou plusieurs condition(s) médicale(s) pouvant expliquer les trouvailles chez l’enfant
- Traumatisme accidentel (avec ou sans témoin, divulgué ou non)
- Traumatisme non-accidentel / infligé (divulgué ou non)
Histoire
Une approche empathique et sans jugement est de mise lorsque l’on envisage la possibilité de maltraitance. Dans ces situations, il importe de garder en tête qu’il est possible que l’adulte qui accompagne l’enfant à l’hôpital ne connaisse pas l’histoire de la lésion ou en donne une version incomplète ou erronée.
Il est important de rechercher explicitement une histoire de blessure sentinelle antérieure. Une blessure sentinelle est une lésion d’apparence banale, mais qui doit soulever la possibilité de maltraitance. Elle peut aussi indiquer la présence d’une maladie. On entend généralement par blessure sentinelle les manifestations suivantes :
- Ecchymose chez un enfant non ambulant
- Blessure intra-orale inexpliquée chez un jeune enfant
- Hémorragie sous-conjonctivale inexpliquée à l’extérieur de la période néonatale
- Signe ou symptôme musculo-squelettique (diminution de l’utilisation d’un membre, évidence de douleur, œdème/chaleur/rougeur) chez un enfant non ambulant.
Une histoire de blessure sentinelle est significative même si celle-ci n’est plus visible à l’examen physique. Des investigations complémentaires à la recherche de blessures occultes et de maladie sous-jacente peuvent s’avérer nécessaires.
Le questionnaire d’un enfant verbal avec des blessures inexpliquées devrait être simple et n’inclure que des questions non suggestives (à réponses ouvertes). Par exemple, on peut lui demander «qu’est-ce qui t’est arrivé ici (en pointant une blessure)?». Il vaut mieux peu questionner l’enfant que d’influencer ses souvenirs des évènements.
Une révision détaillée des antécédents personnels et familiaux devrait être effectuée avec une attention particulière à certains éléments selon la blessure que présente l’enfant (se référer aux guides spécifiques à cet égard).
- Explication vague ou absence d’explication pour une blessure significative
- Explication qui n’est pas compatible avec la blessure
- Explication fournie qui n’est pas compatible avec le stade de développement ou les capacités physiques de l’enfant
- Histoire d’un traumatisme sans témoin ou d’un traumatisme significatif attribué à un autre enfant (ou à un animal et ne correspondant pas avec les blessures
- Détail important de l’explication fournie qui change de manière significative
- Divergence significative entre les explications fournies par différentes personnes
- Divergence significative entre les explications qui sont fournies par la même personne à différentes personnes
- Délai de consultation sans explication raisonnable
- Antécédent connu de violence familiale ou de blessures infligées
Examen physique ciblé
Un examen physique complet est recommandé incluant:
- Paramètres de croissance incluant périmètre crânien
- Examen de base incluant signes vitaux, examen cardiopulmonaire
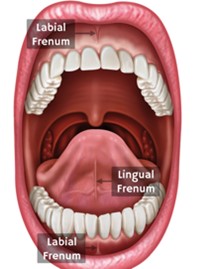
Image tirée de : https://healthykidsqld.com.au/services/lip-tongue-tie/frenectomy/ - Recherche de dysmorphies
- Examen intra-oral
- Chez les jeunes enfants, une attention particulière devrait être portée à la cavité orale, incluant les freins buccaux, soit le frein de la langue, le frein de la lèvre supérieur et le frein de la lèvre inférieure
- Examen abdominal
- Tenir compte des blessures abdominales occultes possibles (non visibles à l’examen)
- Examen oculaire et neurologique
- Surtout chez les jeunes enfants et les enfants non verbaux ou si symptômes neurologiques ou symptômes de traumatisme craniocérébral (voir guide TCC urgencehsj)
- Examen musculosquelettique et de la peau
- Recherche de fractures (ex. déformation, œdème, diminution des mouvements, douleur)
- L’ensemble de la peau doit être examinée : retirer tous les vêtements, incluant la couche des nourrissons
- Examen ano-génital dans certaines situations
- Si blessures de la région ou si suspicion d’abus sexuel
- Indicateur de taille et de couleur pour les photographies médicales:

Investigations
Les examens recommandés varient selon l’âge de l’enfant, la raison pour laquelle des inquiétudes de maltraitance sont présentes et selon le type de blessure présente. Les examens sont toujours effectués avec deux objectifs principaux en tête, soit :
- L’identification de potentielles blessures occultes (yeux, tête, abdomen, os)
- Le dépistage de conditions médicales pouvant augmenter la propension à développer certaines trouvailles
- Voir Point de pratique de la Société Canadienne de Pédiatrie (SCP)
- Envisager des conditions pouvant être confondues avec des ecchymoses
- Ex. mélanose intradermique (taches mongoloïdes), «coining/cupping », phytophotodermatite, coloration d’encre
- Labos pour tous :
- FSC, Frottis, urée, créat, électrolytes, ALT, GGT, bilirubine, coagulogramme, étude du facteur Von Willebrand [groupe sanguin, antigène vWF (vWF:Ag), cofacteur de la ristocétine (vWF:activité)], Facteur VIII et Facteur IX
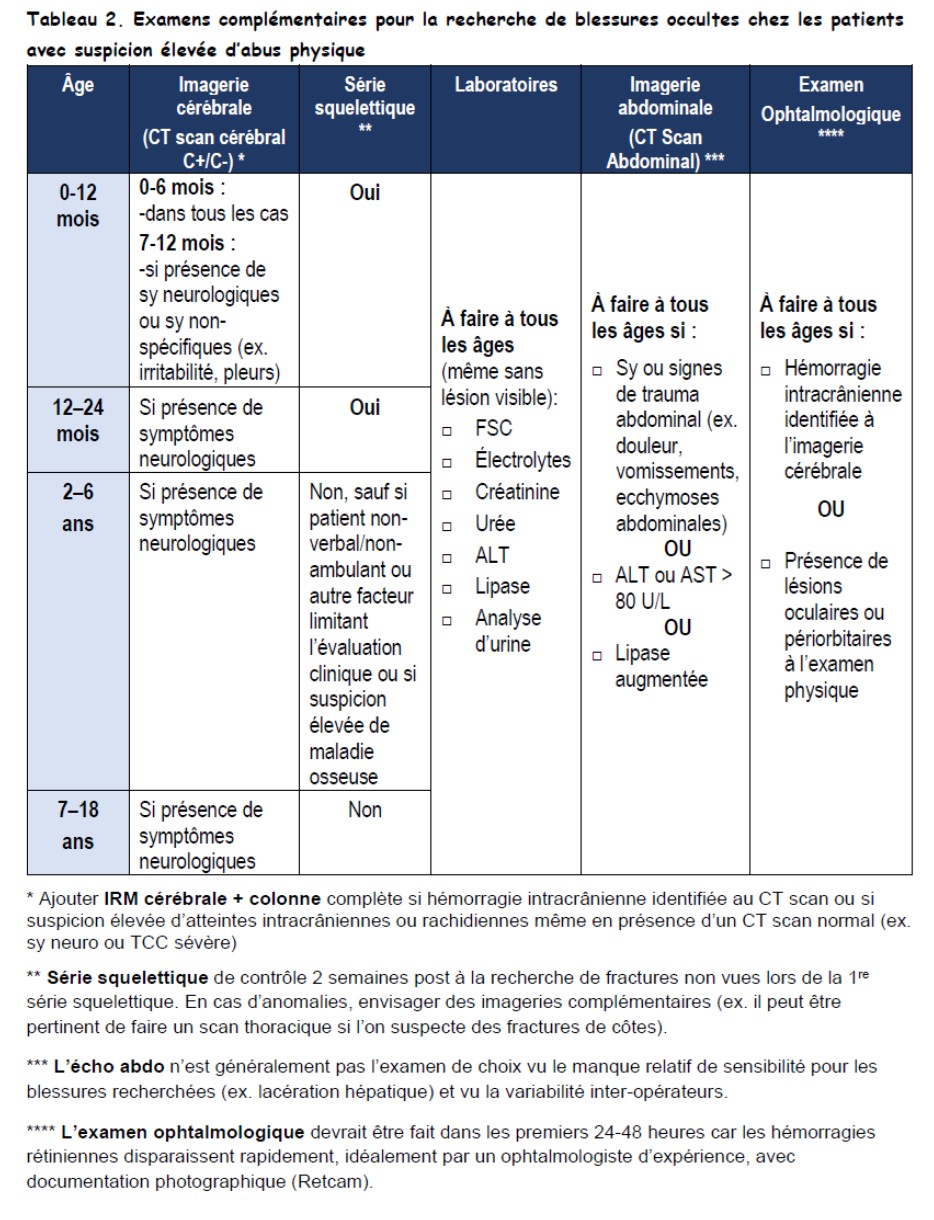
- Effectuer une recherche de blessures occultes (voir tableau 2)
- Consulte en hématologie et/ou dermatologie prn
- Voir Point de pratique de la SCP
- Envisager des conditions pouvant être confondues avec des fractures
- Ex. réaction périostée physiologique, pseudo-arthrose, dysplasie métaphysaire, rachitisme
- Labos pour tous :
- FSC, Ca ionisé mesuré, Mg, PO4, phosphatase alcaline, urée, créat, électrolytes, ALT, GGT, bilirubine, analyse d’urine
- Labos à envisager en cas de suspicion de maladie osseuse sous-jacente :
- 25-OH vit D, PTH, cuivre, céruloplasmine, ratio Ca/créat, CK (CK à faire si ostéopénie à l’imagerie ou hypotonie ou retard de développement)
- Effectuer une recherche de blessures occultes (voir tableau 2)
- Consulte orthopédie, maladies du métabolisme osseux et/ou génétique prn
- Labos pour tous :
- FSC, Frottis, urée, créatinine, électrolytes, ALT, GGT, bilirubine, coagulogramme, étude du facteur Von Willebrand [groupe sanguin, antigène vWF (vWF:Ag), cofacteur de la ristocétine (vWF:activité)], Facteur VIII et Facteur IX, Facteur XI, Facteur XIII quantitatif.
- Il peut aussi être pertinent d’obtenir les résultats du dépistage néonatal
- Labos à envisager:
- Acides organiques urinaires (CAO), acides aminés plasmatiques (CAA), acylcarnitines plasmatiques
- IRM cérébrale et de la moelle épinière complète
- Effectuer une recherche de blessures occultes (voir tableau 2)
- Consulter les équipes d’hématologie, de neurochirurgie et/ou de génétique au besoin
- Envisager les conditions pouvant être confondues avec des brûlures
- Ex. impétigo, engelure, épidermolyse bulleuse, phytophotodermatite
- Effectuer une recherche de blessures occultes (voir tableau 2)
- Consultation en chirurgie plastique
- Consultation en dermatologie prn
PRISE EN CHARGE
Traitement
- Il est important d’expliquer la nature de nos inquiétudes aux parents d’un enfant chez qui l’on identifie une blessure inexpliquée ou inquiétante.
- Une approche neutre, transparente et dénuée de jugement est de mise.
- Parfois, il peut être aidant de nommer aux parents les possibilités envisagées pour une blessure, incluant une possible condition médicale ou un traumatisme (accidentel ou non-accidentel / infligé). Il importe de garder un esprit ouvert et de le démontrer aux parents.
- Il est important d’expliquer aux parents que des examens complémentaires peuvent être nécessaires et qu’un signalement aux services de protection de la jeunesse pourrait être indiqué. Il est nécessaire d’obtenir le consentement du titulaire de l’autorité parentale avant de procéder à une évaluation ou un examen.
- L’équipe de pédiatrie du CHUSJ possède un dépliant expliquant la prise en charge médicale en cas de possibilité de maltraitance Clinique de pédiatrie sociojuridique.
- La DPJ possède un dépliant expliquant l’importance du signalement en cas de possibilité de maltraitance : Faire un signalement c’est déjà protéger un enfant.
Conseils de départ
- La précaution est de mise lorsqu’un congé de l’hôpital est envisagé.
- Il peut être prudent d’hospitaliser un enfant si la situation à la maison est inquiétante ou si l’enfant doit subir des investigations complémentaires. Souvent, les enfants de moins de deux ans devraient être hospitalisés pour permettre d’effectuer une série squelettique +/- imagerie cérébrale.
- Tel qu’énoncé plus haut, assurez-vous d’avoir contacté les services de protection de la jeunesse (DPJ) avant de congédier l’enfant. Nous avons le devoir d’assurer la protection de l’enfant, en premier lieu.
- La DPJ demeure responsable de l’orientation de l’enfant au congé de l’hôpital et ceci ne peut être décidé par les professionnels de la santé.
Quand référer
- Selon la situation, l’équipe de pédiatrie locale devrait être consultée.
- Il peut être indiqué de faire appel à une équipe spécialisée en pédiatrie de la maltraitance pour des conseils médicaux. Au CHUSJ, un médecin de l’équipe de pédiatrie sociojuridique est disponible les jours ouvrables entre 8h et 17h via le service de téléphonie. Voir page web: https://www.chusj.org/soins-services/M/Maltraitance
- D’autres équipes spécialisées doivent parfois être interpellées.
Transfert vers un centre tertiaire
Considérer un transfert en centre tertiaire dans les situations suivantes :
- Besoin d’une prise en charge par une spécialité pédiatrique (ex. orthopédie, plastie)
- Blessures multiples ou sévères
- Enfant de moins de deux ans avec possibilité de maltraitance si la recherche de blessure occulte n’est pas possible dans votre centre
- Nécessité de procéder à des investigations approfondies qui peuvent s’avérer complexes dans votre centre
Svp, aviser pré transfert:
Numéro de téléphone : 514-345-4992 centrale téléphonique CCAR
C Low-Decarie (socio), A Lord (socio)
Collaborateurs et réviseurs: M Fiscaletti (metabo osseux), C Lefebvre (pédiatrie), S Mousseau (urgence), MC Miron (radio), JC Décarie (radio), GE Rivard (hémato), AM Laberge (génétique), P Campeau (génétique), H Raza (socio), C Millard (s0cio), K Pépin (s0cio), E Archambault (socio), S Lever (socio), AC Bernard-Bonnin (socio)
En ligne octobre 2021

Toute trouvaille à l’examen physique doit être documentée avec précision, idéalement à l’aide d’un schéma corporel.
Voir site du Royal Children Hospital, sous Victorian Forensic Paediatric Medical Service, tools and templates: https://www.rch.org.au/vfpms/tools pour ‘’Body diagrams’’