Hypoglycémie
Généralités
Ce guide traite de l’hypoglycémie persistante chez le nouveau-né et l’enfant/adolescent, excluant les enfants avec diabète et trouble du comportement alimentaire.
- On définit l’hypoglycémie clinique par la présence de signes ou symptômes d’atteinte de la fonction cérébrale secondaire à une valeur de glycémie plasmatique basse (Voir Thorton et al. J Ped 2015). Une valeur spécifique ne peut être définie car l’intervalle peut différer en terme de réponse et d’atteinte cérébrale et parce qu’un niveau de glycémie peut être erroné.
- L’hypoglycémie est difficile à reconnaitre puisque les signes/symptômes reliés sont non-spécifiques. La triade de Whipple, utilisée dans les guides cliniques adultes, peut permettre de confirmer l’hypoglycémie :
- Signes et/ou symptômes d’hypoglycémie
- Niveau bas de glycémie plasmatique
- Résolution des signes/symptômes avec la correction/normalisation de la glycémie

- À noter qu’en période néonatale, les manifestations cliniques de l’hypoglycémie sont moins spécifiques. L’hypoglycémie peut se présenter par une respiration irrégulière, des apnées, de la cyanose, de l’hypothermie, des difficultés alimentaires, des tremblements, de l’irritabilité, de la somnolence, de l’hypotonie, de la léthargie, un coma, des trémulations ou des convulsions (Huot et al. Hypoglycémie. Weber. 3ème édition 2015. p555).
- Chez les enfants plus âgés et les adultes, les symptômes neurogéniques déclenchent un mécanisme de défense pour s’alimenter, mais ce mécanisme peut être altéré en présence d’hypoglycémies récurrentes. Pour l’enfant d’âge préscolaire, les symptômes de neuroglycopénie sont plus fréquents.
Le dépistage rapide de l’hypoglycémie se fait à l’aide d’un glucomètre, mais toute hypoglycémie doit être confirmée par un prélèvement veineux ou capillaire.
Seuil d’exploration et traitement :
- Chez les enfants plus âgés, l’investigation et le traitement dépendent de la triade de Whipple selon la Société pédiatrique d’endocrinologie (Voir Thorton et al. J Ped 2015). Toutefois, une hypoglycémie de moins de 2,2 mmol/L constitue une hypoglycémie franche (Huot et al. Hypoglycémie. Weber. 3e édition 2015. p555).
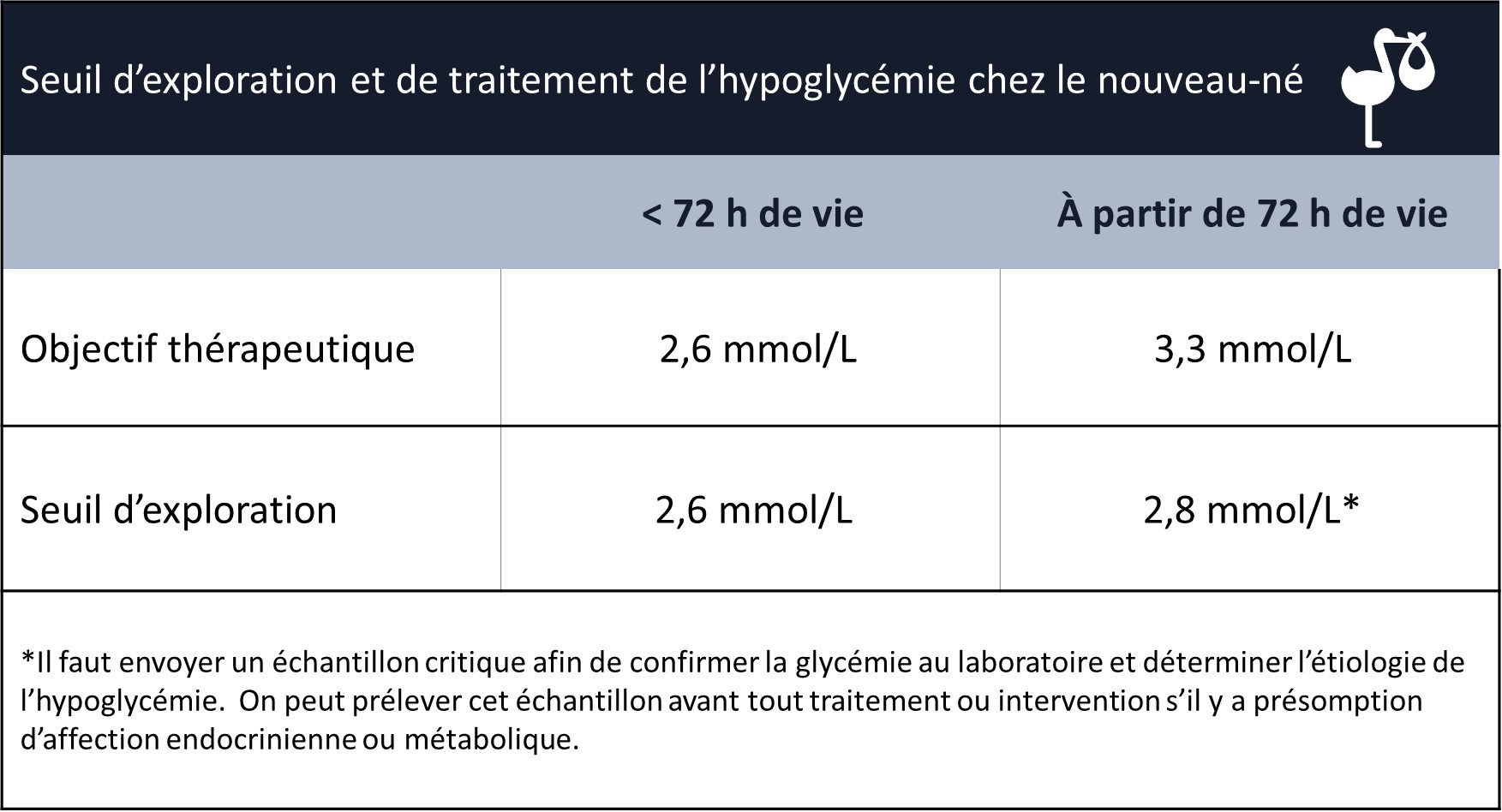
- Chez les nouveau-nés et les jeunes enfants, comme la triade de Whipple ne s’applique pas, des seuils d’exploration et de traitement ont été établis (Voir SCP, Narvey et al https://www.cps.ca/fr/documents/position/nouveau-nes-a-risque-dhypoglycemie).
ÉVALUATION
Diagnostic différentiel

- Hypoglycémie cétogène par diminution des apports, jeûne, infection (ex : gastro-entérite aigüe)
- Surtout chez les 1 à 5 ans
- Hypoglycémie survenant dans le contexte du traitement du diabète
- Intoxication aigüe (ex : acide acétylsalicylique, bêtabloqueur, éthanol, éthylène glycol, méthanol, hypoglycémiant oral, insuline, etc.)
- Déficit en cortisol, en hormone croissance ou hypopituitarisme
- Hyperinsulinisme de plusieurs causes (ex. syndrome de Beckwith-Wiedemann), défaut de glycolysation de type Ib
- Insuffisance hépatique (ex. hépatite fulminante)
- Maladies métaboliques (ex. acidurie organique, galactosémie, glycogénoses (type I ou III), intolérance au fructose, maladies mitochondriales, trouble d’oxydation des acides gras, etc.)
Histoire
Âge :
- 1-5 ans : hypoglycémie cétogène plus fréquente
- > 5 ans : penser déficit hormonal (cortisol, hormone croissance)
Maladies concomitantes :
- Hypoglycémie cétogène : forme la plus fréquente d’hypoglycémie chez l’enfant, résultant d’une néoglucogenèse déficiente par rapport au rythme de consommation de glucose; notée lors d’un épisode infectieux qui interfère avec l’alimentation
- Sepsis ou défaillance hépatique
Horaire d’hypoglycémies, si répétées :
- Après un jeûne de longue durée (> 12 heures) : souvent hypoglycémie cétogène (également, défaut d’oxydation des acides gras)
- Après un jeûne de durée moyenne (6-12 heures): penser glycogénose type III
- Après un jeûne de court durée (3-6 heures): penser glycogénose type I
- De façon aléatoire: penser hyperinsulinisme
- Une à 3 heures post prandial: si fundoplicature (25-30%) ou chirurgie bariatrique
Ingestion :
- Rechercher prise de substances hypoglycémiantes : médicament, intoxication
- Rechercher certains aliments : lait ou fructose (galactosémie ou intolérance au fructose)
Antécédents personnels :
- Histoire périnatale, poids naissance
- Dépistage néonatal
- Chirurgie digestive (fundoplicature, chirurgie bariatrique)
- Autres épisodes d’hypoglycémie
Antécédents familiaux
- Hyperinsulinisme ou maladie métabolique
- Condition de santé et prise de médication avec potentiel hypoglycémiant
Examen physique ciblé
Examen, incluant les SV et la prise en charge immédiate du ABCD. Pour signes et symptômes, voir section »généralité ».
Rechercher également :
- Signes spécifiques :
- Hypopituitarisme : micropénis, fente labiale/palatine, petite taille
- Insuffisance surrénalienne : hyperpigmentation, perte pondérale
- Beckwith-Wiedemann: omphalocèle, hémi-hypertrophie, macroglossie
- Glycogénose, galactosémie, défauts d’oxydation des acides gras : hépatomégalie/atteinte hépatique
- Acidurie organique: atteinte neurologique
Investigations
Voir également Généralités ci-haut.
Si hypoglycémie récidivante, persistante ou d’origine indéterminée, pendant l’hypoglycémie et avant le traitement, on doit obtenir un « échantillon critique » comprenant :
- Plasma :
- Glycémie, lactate
- Gaz avec bicarbonate (HCO3) capillaire ou veineux
- Cétones: bêta-hydroxybutyrate (BOHB) sur Tube sec avec gel (bouchon doré)
- Extra-tube de plasma:
- Insuline, hormone de croissance, cortisol, C-peptide, acides gras libres (FFA)
- Par ex. Tube sec avec gel (bouchon doré)
- Carnitine et acylcarnitine
- Ammoniac
- Considérer dépistage toxico (ex. alcools, ASA)
- Insuline, hormone de croissance, cortisol, C-peptide, acides gras libres (FFA)
- Urine: 1re urine après l’épisode d’hypoglycémie pour évaluation des corps cétoniques (si pas de cétones sanguines)
Selon les résultats du bilan critique :
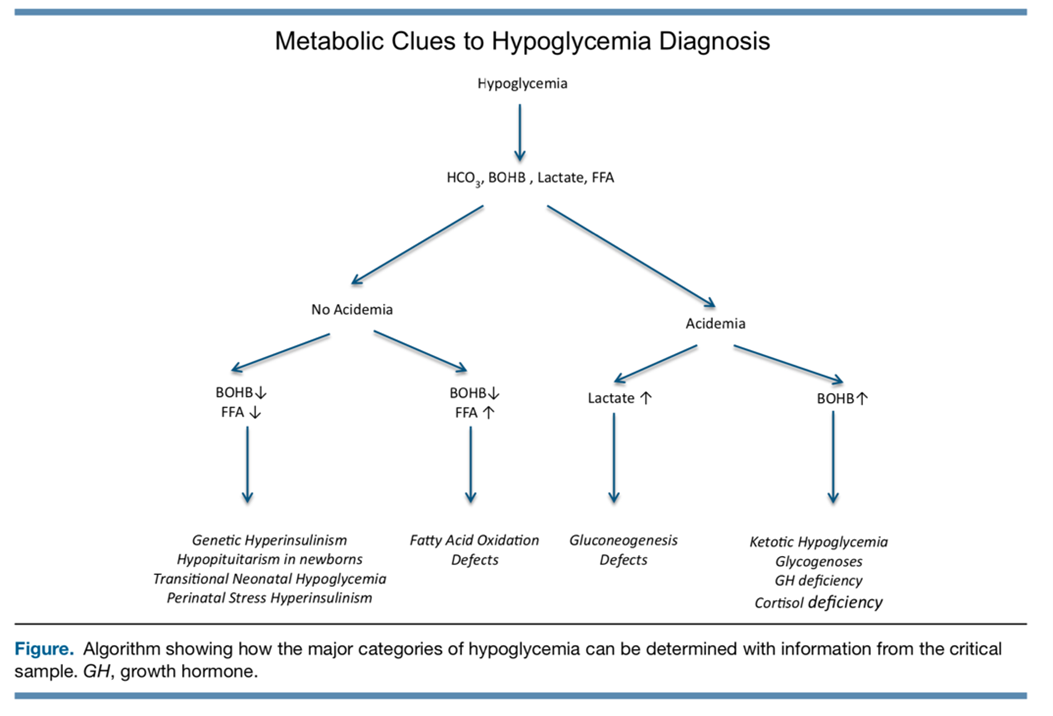
Règle générale, selon les résultats de la cétonurie :
- Cétose +: hypoglycémie cétogène si enfant sans antécédent; acidémie organique à considérer si enfant avec une atteinte multisystémique
- Cétose – : considérer hyperinsulinisme, défaut d’oxydation des acides gras ou de la cétogenèse
Si l’échantillon critique n’est pas disponible, une épreuve de jeûne peut aider au diagnostic.
PRISE EN CHARGE
Traitement
Pour la prise en charge de l’hypoglycémie en période néonatale, se référer à l’algorithme de l’énoncé de la SCP 2019: https://www.cps.ca/uploads/documents/Management_of_Hypoglycemia_algorithm_FINAL-FR.pdf
provenant du document de principe: https://cps.ca/fr/documents/position/nouveau-nes-a-risque-dhypoglycemie
Prise en charge de l’hypoglycémie hors période néonatale
L’hypoglycémie vraie et symptomatique est une urgence médicale. Une hypoglycémie sévère et prolongée peut être délétère au niveau neurologique et entraîner des séquelles permanentes. Le traitement vise une normoglycémie (3,9-5,6 mmol/L).
Asymptomatique ou symptômes légers
- Essai de glucides par voie orale ou par sonde gastrique, environ 15 g (0,2 g/kg) = 4 oz de jus
- Vérifier glycémie 20 min post
- Si apport par voie orale impossible ou insuffisant : solution D5% à D12.5% au besoins d’entretien en eau et suivi étroit de la glycémie
Symptomatique (léthargie, altération de l’état de conscience, convulsions)
- Bolus de D10% IV 5 mL/kg OU D25% IV 2 mL/kg (max 100 mL)
- Éviter les solutés de D25 au 50% chez les nourrissons, car ils peuvent causer un état d’hyperosmolarité et une hypoglycémie réactionnelle en raison d’une sécrétion accrue d’insuline
- Vérifier la glycémie 15-20 minutes post
- Perfusion de D5 à 12,5% IV aux besoins d’entretien et surveillance de la glycémie
- Si réfractaire: considérer hydrocortisone 2,5-5 mg/kg/dose IV ou PO q 12h (après les prélèvements critiques)
Si enfant connu avec diabète ou hyperinsulinisme
- Glucagon IM, IV, ou sous-cutané 0,5 mg à 1 mg
- Traitement spécifique si hyperinsulinisme
- NB: Le glucagon sera sans effet chez un enfant ayant épuisé ses réserves hépatiques de glycogène. Compte tenu du fait que la plupart des patients ont une hypoglycémie cétogène, cette recommandation pour les enfants sans voie intra-veineuse peut être risquée.
Si enfant avec intoxication aux agents oraux hypoglycémiants (sulphonylurées)
- Discuter avec le centre anti-poison (CAP) du Québec 1 800-463-5060
- Charbon de bois à considérer si intoxication il y a moins d’une heure
- Apport dextrosé
- Si hypoglycémique (sinon, NS TVO)
- Bolus D10% IV 5 mL/kg
- Vérifier la glycémie 15-20 minutes post
- Suivi de D5-10% perfusion IV, aux besoins d’entretien
- Surveillance de glycémie q 1h au début puis selon CAP
- Si hypoglycémique (sinon, NS TVO)
- Octréotide (antidote)
- Bolus 1 mcg/kg IV, SC (max 50 mcg)
- Puis 1 mcg/kg IV ou SC (max 50 mcg) q 6-12 heures
- Suite traitement et observation selon CAP
- Voir également Guide Canadien des antidotes, sur le site du CIUSSS de la Capitale Nationale, sur l’octréotide
- Bilans intox et niveau de l’insuline peut être utile selon le cas
- Tous les enfants avec possible intoxication aux sulphonylurées doivent être observés minimum 24 heures, en raison des hypoglycémies tardives possibles.
Conseils de départ
Hypoglycémie de jeûne
- Si maladies intercurrentes interférant avec l’alimentation: au congé, les parents doivent s’assurer d’une prise orale suffisante et doivent reconsulter en cas de prise insuffisante ou d’atteinte de l’état général. Il peut être prudent de surveiller l’apparition d’une cétonurie au moyen de bandelettes réactives si le patient a présenté des hypoglycémies importantes et récurrentes. Si des traces de corps cétoniques apparaissent, un aliment sucré devrait être offert (ex : jus de fruits). Une nouvelle consultation en urgence est nécessaire si l’enfant vomit ou est incapable de boire ou encore si la cétonurie s’accentue.
Hypoglycémie liée à une maladie métabolique
- Lorsque l’enfant est connu avec hypoglycémie liée à une maladie métabolique, il doit avoir une alimentation telle que recommandée par l’équipe de génétique.
Quand référer
Si hypoglycémie récurrente ou réfractaire ou sans cause précise, discuter avec un spécialiste en endocrinologie et/ou en génétique.
Transfert vers un centre tertiaire
Pour discussion avec un spécialiste OU transfert:
Numéro de téléphone central téléphonique CCAR: 514-345-4931 poste 4992
A Pruteanu (pédiatrie), C Huot (endocrinologie), C Thériault (urgence), B Bailey (urgence), EDTrottier (urgence)
En ligne novembre 2021