Choc septique et sepsis
Voir aussi
Généralités
Le sepsis est un syndrome caractérisé par une inflammation systémique exagérée et une dysfonction microcirculatoire qui sont causées par une infection suspectée ou prouvée. Dans un cas de sepsis sévère, ces changements mènent à un syndrome de défaillance multiviscérale qui peut inclure :
- Une dysfonction cardiaque
- Un syndrome de détresse respiratoire aïgue
- L’atteinte d’au moins 2 systèmes autres que cardiorespiratoires (neurologique, hématologique, rénal, hépatique)
Les étapes importantes dans le traitement du sepsis sévère, incluant le choc septique, comprennent :
- La reconnaissance rapide du choc
- Le traitement rapide du choc septique
- Contrôle du A-B-C
- Réanimation liquidienne (incluant un accès veineux rapide et adéquat)
- Administration rapide des antibiotiques
- Administration précoce des agents vasoactifs (amines)
Voir également Point pratique de la Société Canadienne de Pédiatrie: Diagnostic et prise en charge sepsis et PedsPack du TREKK sur le sepsis et ACEP Update on Pediatric Sepsis
ÉVALUATION
Diagnostic différentiel
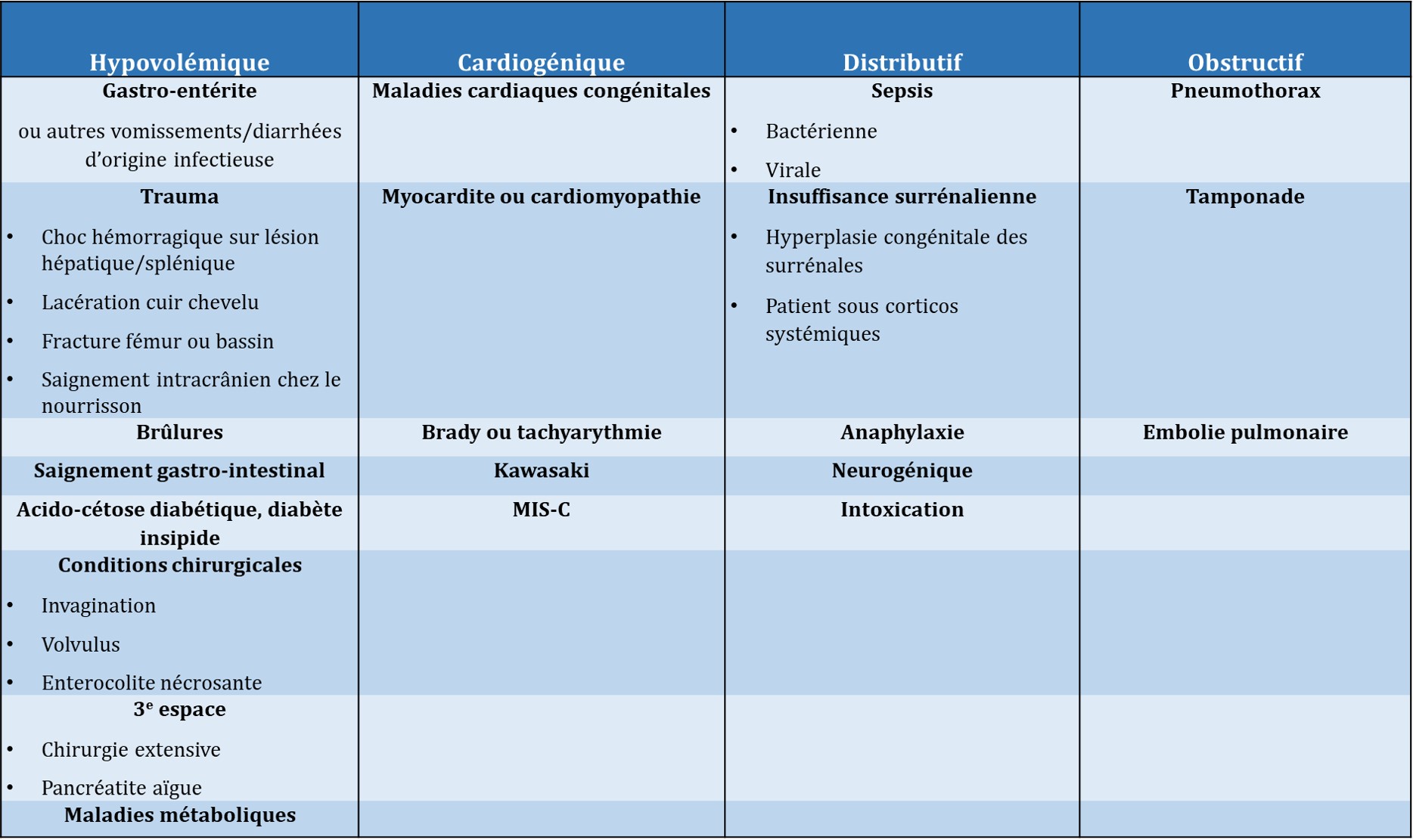
Diagnostic différentiel du patient se présentant en choc non différencié (liste non exhaustive): Ddx choc
Le choc hypovolémique et le choc septique sont les types de chocs les plus fréquemment rencontrés en pédiatrie. Un patient peut présenter plus d’un mécanisme de choc (par ex. le patient en choc septique peut présenter une composante de choc hypovolémique et cardiogénique).
Histoire
- Fièvre
- Hypothermie (température <36˚C), particulièrement chez le nourrisson
- Respiratoires : toux, détresse respiratoire
- Cardiaques : essoufflement, palpitations
- Gastro-intestinaux : vomissements, diarrhées
- Neurologiques : altération de l’état de conscience, convulsions
- Dermatologiques: éruption cutanée, pétéchies
Rechercher également facteurs de risque :
- Âge < 1 mois;
- Enfant non-vacciné;
- Antécédents médicaux sévères et chroniques (ex. encéphalopathie, pneumonies d’aspiration à répétition, cardiopathie congénitale sévère non corrigée, intestin court, etc.);
- Déficit immunitaire (ex. néoplasie/chimiothérapie active, prise de corticostéroïdes systémiques, autres immunosuppresseurs, VIH avec contrôle sous optimal, anémie falciforme, déficit immunitaire congénital, asplénie);
- Anomalies de l’arbre urinaire avec infections fréquentes;
- Intervention chirurgicale récente;
- Présence de prothèse, matériel endovasculaire ou autre corps étranger (ex. prothèse cardiaque, prothèse orthopédique, drain thoracique, cathéter urinaire, tube endotrachéal, double-J, dérivation ventriculo-péritonéale).
- Utilisation de tampon/menstruations
Examen physique ciblé
- Apparence générale (toxique, irritable, léthargique)
- Altération de l’état de conscience (irritabilité/somnolence chez les bébés et confusion/somnolence chez les enfants)
- Signes vitaux, voir: Outils de réferences: Signes vitaux normaux chez l’enfant
- Fièvre ou hypothermie (nourrisson)
- Tachypnée
- Tachycardie
- Hypotension: Attention! Trouvaille tardive en pédiatrie
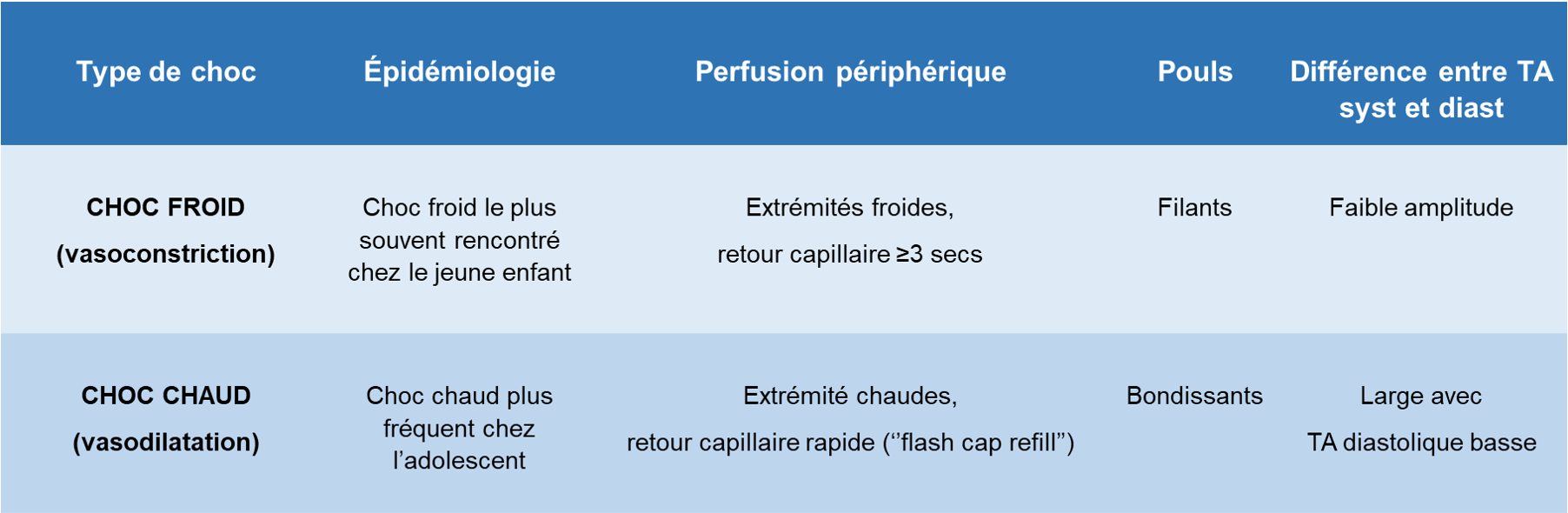
- Selon le type de choc:
- Pouls (faible ou bondissant)
- Retour capillaire anormal (plus de 3 secondes ou encore très rapide « flash », dans choc chaud), marbré
Vidéo Retour capillaire rapide « flash »
- Manifestations cutanées : pétéchies ou purpura, érythrodermie, anomalies des muqueuses (langue framboisée et conjonctivites en choc toxique)
- Rechercher le foyer d’infection : nuque rigide, détresse respiratoire ou crépitants à l’auscultation pulmonaire, péritonisme à l’examen abdominal, cellulite, arthrite septique
Le choc toxique survient lorsqu’il y a libération de toxines causée par une infection à Staphylococcus aureus ou au Streptocoque B-hémolytique du groupe A.
Particularités du choc toxique :
- Environ 50% des cas en pédiatrie sont associé à l’utilisation de tampons hygiéniques
- Autres déclencheurs principaux : cellulite, infection de plaie chirurgicale ou de brûlures
- Prodrome de fièvre, myalgies, nausées, vomissements, diarrhées
- Signes cliniques de choc chaud (vasodilatation, pouls bondissants, hypotension avec diastolique très basse) avec érythrodermie, hyperémie des conjonctives/muqueuses et éventuel desquamation palmoplantaire
Investigations
- FSC, électrolytes, urée, créatinine, glycémie (et gluco au chevet), CRP
- La procalcitonine est de plus en plus rapportée comme un marqueur de bactériémie
- Urée, créatinine, gaz capillaire, lactate, ALT/AST, coagulogramme avec fibrinogène, cross match
- Hémoculture
- 1 mois-2 ans : 2-3 mL
- ≥ 2ans : 4 mL
- CK si fasciite nécrosante suspectée
- Analyse et culture d’urine
- RX pulmonaire
- +/- échographie et ponction pleurale si suspicion d’empyème
- Échographie abdominale (si foyer infectieux intra-abdominal suspecté)
- Ponction lombaire
- Différée jusqu’à ce que le patient soit stabilisé ou si présence de coagulopathie ou signe d’HTIC
- L’administration des antibiotiques ne devrait pas être retardée.
- Troponines, pro-BNP
- Échographie cardiaque
- Scan cérébral
- Échographie abdominale (si invagination suspectée)
PRISE EN CHARGE
Traitement
Monitoring et stabilisation cardiorespiratoire initiale
-Amener le patient dans une salle de réanimation
-Fréquence cardiaque et saturo en permanence et prise de tension artérielle (TA) selon la sévérité du choc q 5 mins à q 15 mins
-Stabilisation du A-B-C
- Administration d’oxygène par ventimask à 100%
- Même si saturation normale
- Aspirer et dégager les voies respiratoires au besoin
- Accès intraveineux rapide
- Si sepsis sévère/choc septique et voie périphérique difficile, insérer intraosseuse idéalement en moins 90 secondes
- Idéalement 2 accès, dont une voie périphérique proximale (ex. pli coude)
- Réanimation liquidienne
- Bolus de Normal Salin 0,9% ou Lactate Ringer ou Plasma-Lyte 20 mL/kg IV/IO en push rapide si hypotension
- Si possible, privilégier soluté balancée (ex. Lactate Ringer ou Plasma-Lyte)
- Peut être sur 15-20mins si tension artérielle normale
- Évaluer le statut hémodynamique après chaque bolus
- Vérifier nécessité de 2e bolus: Fréquence cardiaque, TA, pouls, retour capillaire, EDU veine cave inférieure (si disponible)
- Vérifier si signes de surcharge/dysfonction cardiaque: Présence d’une hépatomégalie, crépitants à l’auscultation, EDU cardiaque (si disponible) avec diminution de la contractilité: évocateur de choc cardiogénique
- Répéter un deuxième bolus au besoin (éviter surcharge) et évaluer la nécessité de débuter des agents vasoactifs (en périphérie initialement). On vise :
- Retour capillaire ≤ 2 secs
- TA normal pour l’âge
- Pouls normal
- État neurologique normal
- Correction de l’acidose métabolique
- Débit urinaire ≥ 0,5-1 mL/kg/hr
- Bolus de Normal Salin 0,9% ou Lactate Ringer ou Plasma-Lyte 20 mL/kg IV/IO en push rapide si hypotension
- Gluco capillaire à faire au chevet
- Si hypoglycémie: Bolus D10% 5 mL/kg push, à répéter au besoin
Antibiotiques
- Administrer antibiotiques rapidement, en moins d’une heure

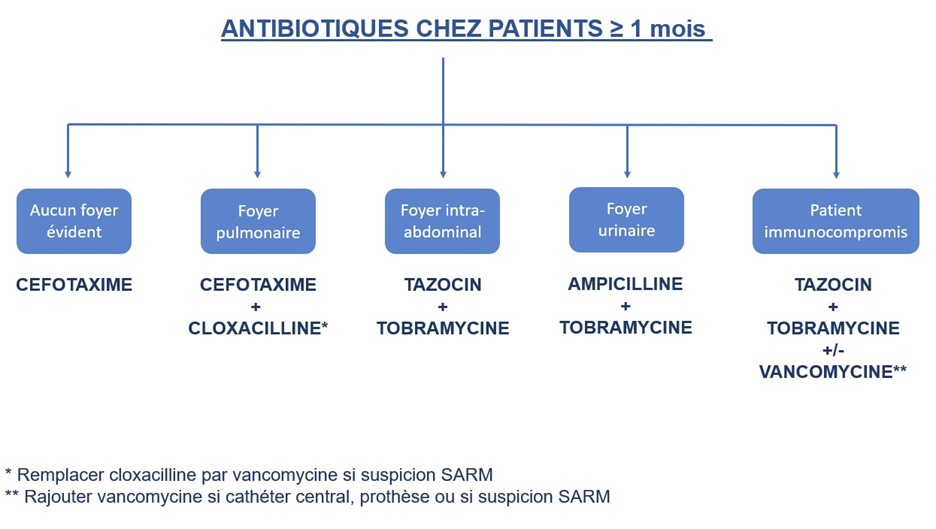

- Cefotaxime IV 50 mg/kg/dose (max 2 g/dose) q 6h (si suspicion méningite 75 mg/kg/dose)
- Tazocin IV 75 mg/kg/dose (max 4 g/dose) q 6h
- Tobramycine IV 7,5 mg/kg/dose (max 350 mg/dose) q 24h
- Ampicilline IV 50 mg/kg/dose (max 2 g/dose) q 6h (si suspicion méningite 75 mg/kg/dose)
- Vancomycine IV 15 mg/kg/dose (max 2 g/dose) q 6h
- Cloxacilline IV 50 mg/kg/dose (max 2 g/dose) q 6h
- Clindamycine IV 13 mg/kg/dose (max 900 mg/dose) q 8h
- SI SUSPICION MÉNINGITE, Voir également Guide Méningite
Pour nouveau-né, se référer à guide Guide pratique des médicaments en néonatologie au CHU Sainte-Justine ou https://www.chusj.org/fr/soins-services/P/Pharmacie/Outils/Guide-Pratique
Amines
Choc froid (le choc le plus souvent rencontré chez le jeune enfant):
- Épinephrine IV
- Débuter perfusion d’épinéphrine à 0,05 mcg/kg/min
- Titrer vers le haut en augmentant de 0,02mcg/kg/min au besoin, maximum
Choc chaud (possible chez l’adolescent):
- Norépinephrine
- Débuter perfusion de norépinephrine à 0,05 mcg/kg/min
- Titrer vers le haut en augmentant de 0,02 mcg/kg/min au besoin
Support ventilatoire
- Évaluer la nécessité d’intuber le patient (diminution de l’état de conscience, détresse respiratoire sévère).
- Médicaments suggérés
- Kétamine et rocuronium
- Éviter étomidate (insuffisance surrénalienne), propofol et midazolam (hypotension)
Dose stress corticostéroïdes
À envisager si choc réfractaire aux amines, corticothérapie systémique récente, purpura fulminans
- Hydrocortisone IV
- Selon surface corporelle: 100mg/m² IV pour une dose (puis 100 mg/m²/j IV divisé en 4 doses)
- Surface corporelle en m²: (4 x poids en kg) + 7) / (90 + poids en kg)
- Selon poids: 2 mg/kg/dose (max 50mg/dose) IV q 6h
- Selon surface corporelle: 100mg/m² IV pour une dose (puis 100 mg/m²/j IV divisé en 4 doses)
Transfusion
- Patient instable: Viser Hgb ~100
- Patient stabilisé: Viser Hgb > 70
Calcium
- Le calcium est un facteur essentiel à la coagulation et est un agent inotropique
- Il faut corriger l’hypocalcémie si présente avec du Gluconate de calcium (pas de CaCl2 dans une voie périphérique)
Quand référer
Idéalement, tout patient avec choc septique devrait être transféré en centre tertiaire pédiatrique pour son traitement et suivi.
Transfert vers un centre tertiaire
En préparation pour un transfert vers un centre tertiaire, il faut :
- Stabiliser le patient
- Débuter les investigations : bilan sanguin de base incluant des hémocultures, l’analyse/culture d’urine et la radiographie pulmonaire
- La ponction lombaire peut être faite si le patient est stable et ne présente pas de contre-indications
- Débuter le traitement antibiotique intraveineux (ne pas attendre la ponction lombaire)
- Préparer le matériel nécessaire au transfert, qui devra s’effectuer avec un médecin à bord :
- Au niveau ventilatoire : matériel pour ventiler et intuber, médicaments d’intubation
- Au niveau circulatoire : sacs de NaCl 0.9% ou lactate Ringer, agent vasoactif
- Au niveau neurologique : sédation si patient intubé
**Discuter prétransfert**
Numéro de téléphone central téléphonique CCAR: 514-345-4931 poste 4992
En ligne Novembre 2020
Y. Shayan (urgence), C. Marquis (pharmacie), S. Essouri (pédiatrie), P. Ovetchkine (infectio), L. Panetta (infectio), EDTrottier (urgence), F. Proulx (USIP)