Allergie- Anaphylaxie
Voir aussi
Généralités
L’anaphylaxie est une réaction allergique sérieuse qui présente un début rapide et qui peut causer la mort. L’administration d’épinéphrine est le traitement le plus important et devrait être effectuée rapidement.
Voir aussi : INESSS- Outils d’aide à la décision en cas d’allergie aux pénicillines
ÉVALUATION
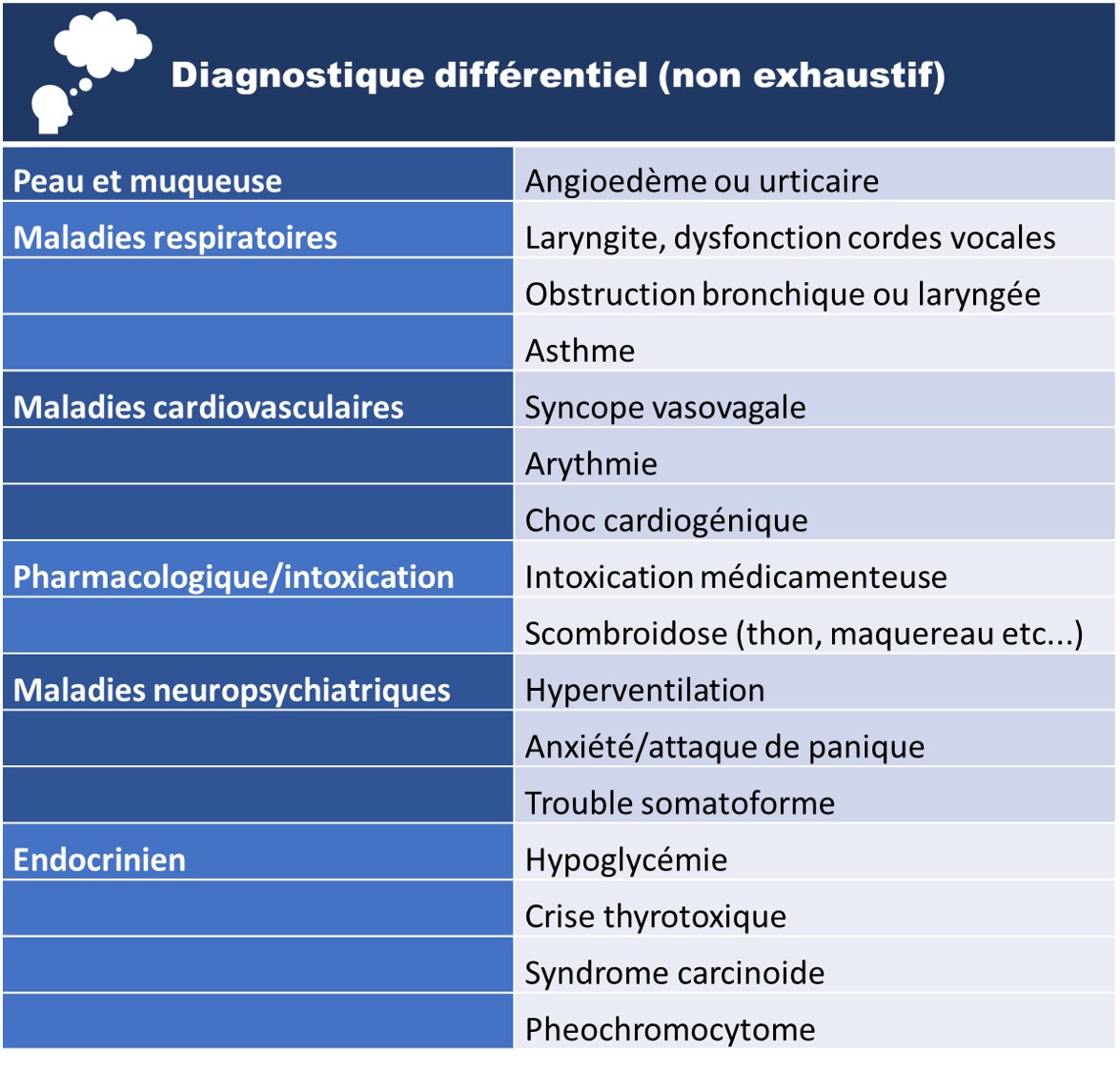
Diagnostic différentiel
Histoire
Histoire et examen physique
En plus des critères diagnostiques ci-dessous, rechercher les éléments suivants à l’histoire:
- Maladie actuelle : heure du début et évolution des symptômes, prurit nasal et oral, rhinorrhée, congestion, éternuement, dysphagie, érythème ou œdème oculaire, écoulement, etc…
- ATCD : anaphylaxie, asthme, allergie et urticaire et leurs éléments déclencheurs
- Traitements reçus tels épinéphrine, antihistaminique
Les critères suivants aident au diagnostic.
L’urticaire, le prurit ou l’angioedème se retrouvent chez 80-90 % des patients.
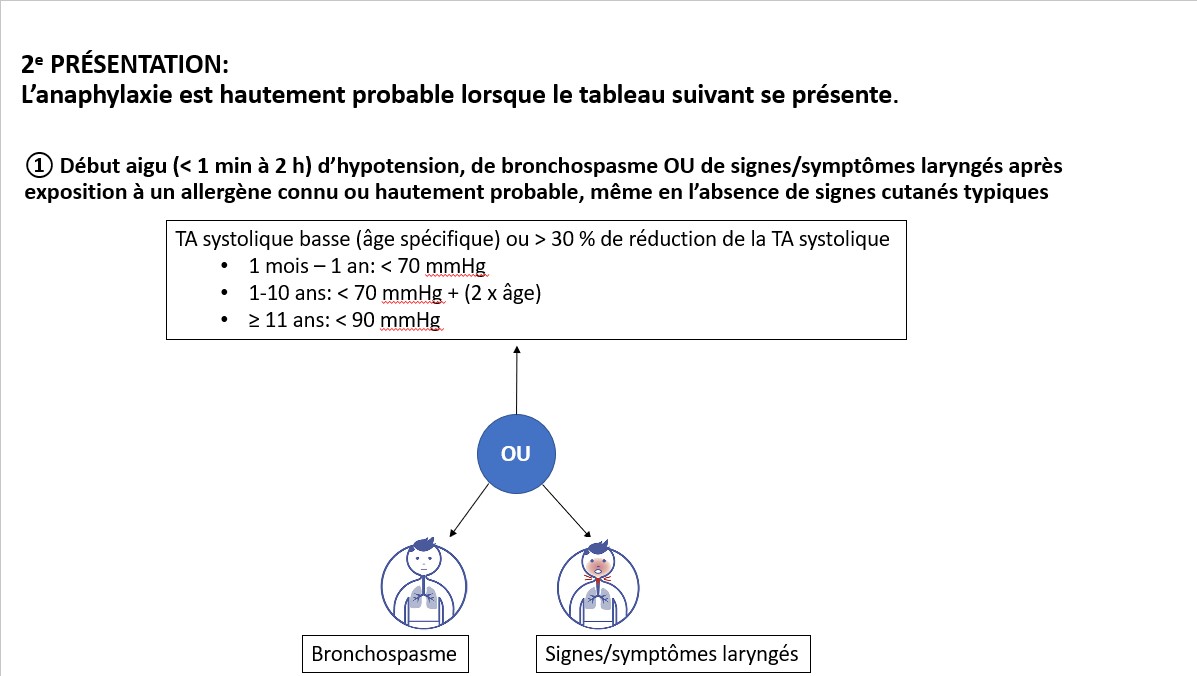
L’anaphylaxie est hautement probable lorsque l’une des 2 types de présentations suivantes survient:
Investigations

Tryptase (rarement utilisée)
- Indications
- Lorsque l’agent étiologique suspecté est un hyménoptère (guêpe, abeille).
- Pour déceler une mastocytose systématique sous-jacente
- Pour la minorité de patients avec une incertitude diagnostique
- Lorsque l’agent étiologique suspecté est un hyménoptère (guêpe, abeille).
- Doit être fait le plus tôt possible, max 4-6 h après le début de la réaction.
- Peut être faussement négatif, spécialement si l’anaphylaxie n’est pas sévère.
- La réception du résultat prend généralement plusieurs semaines.
PRISE EN CHARGE
Traitement
Voir aussi : TREKK- Bottom Line Recommendations- Anaphylaxis et TREKK-Physician orders Anaphylaxis
SOINS PRIMAIRES
- Cesser l’exposition à l’allergène le plus tôt possible.
- Si celui-ci a été administré en IV, cesser la perfusion et changer de tubulure avant de réutiliser cette voie.
- Si piqûre d’insecte :
- Le plus important est de traiter l’anaphylaxie rapidement (épinéphrine). Les conseils ci-dessous ont probablement un effet limité à l’urgence puisque le sac à venin s’est fort probablement vidé avant l’arrivée à l’urgence.
- Appliquer un garrot, en le relâchant pendant 1 min q 10 min, avec un temps d’application continue maximal de 2 h
- Si la piqûre est sur une extrémité, la mettre en position déclive
- Enlever le dard si toujours présent. Son exérèse précoce est plus importante que la méthode employée.
- Application de glace localement
- Le plus important est de traiter l’anaphylaxie rapidement (épinéphrine). Les conseils ci-dessous ont probablement un effet limité à l’urgence puisque le sac à venin s’est fort probablement vidé avant l’arrivée à l’urgence.
- Positionnement du patient :
- En général, surtout si le patient est en choc, en décubitus dorsal +/- jambes surélevées à 30-60˚ (surtout en préhospitalier).
- En présence d’une détresse respiratoire, permettre un positionnement selon le confort, en général assis.
- Si femme enceinte, installer un monitoring fœtal et placer en décubitus latéral gauche afin de relâcher la pression sur la veine cave.
- Oxygène : si patient en choc ou désature.
- Bolus liquidiens IV : Le patient peut perdre jusqu’à 35 % de son volume circulant pendant les 10 premières minutes. En présence de signe de choc, administrer un bolus de 20 mL/kg d’un soluté physiologique (ex. NaCl 0.9% ou Lactate Ringer (si pas de contre-indications)), à répéter au besoin.
ÉPINÉPHRINE
L’urticaire seul n’est généralement pas une indication.
L’injection devrait être effectuée rapidement après le début des symptômes puisqu’un délai d’administration de l’épinéphrine est associé avec une augmentation du risque d’hospitalisation, de réactions biphasiques et de mortalité.
- Lors de réaction très sévère, le temps médian entre l’exposition et le décès se situe entre 5 et 30 minutes, dépendamment de l’allergène
Dans un établissement de santé, administrer l’épinéphrine de la façon suivante :
- Épinéphrine 0.01 mg/kg IM d’une solution à 1 mg/mL (auparavant mentionné comme étant 1 : 1000) (Max : 0.5 mg = 0.5 mL IM)
- Administrer de préférence dans la cuisse en IM
- Répéter la dose aux 5 -15 minutes au besoin
- Mettre le patient sous monitoring
À noter qu’il est démontré que l’utilisation d’une ordonnance standardisée aide à prévenir les erreurs de dose.
De façon alternative, l’épinéphrine peut également être administrée via un auto injecteur dans les établissements de santé. Le parent peut alors se familiariser avec la technique d’utilisation. Considérer cependant que la dose administrée pourrait être inférieure ou supérieure à celle obtenue en la préparant via une seringue et un vial.
ÉPINÉPHRINE IV en perfusion
Initialement, l’épinéphrine doit être administrée en IM. Si des symptômes graves persistent après plusieurs doses IM (généralement 3 doses), une perfusion continue d’épinéphrine IV peut être débutée à petite dose et titrée par la suite :
- Épinéphrine en perfusion départ à 0.1 mcg/kg/min (Max 10 mcg/min), puis peut augmenter au besoin jusqu’à 1 mcg/kg/min (Max 10 mcg/min)
L’épinéphrine en bolus IV n’est pas recommandée étant donné les risques de complications cardiovasculaires et un risque d’erreur d’administration plus grand.
ANTI-HISTAMINIQUE
Les antihistaminiques sont surtout efficaces afin de réduire les symptômes cutanés, nasaux et buccaux. Aucune évidence ne démontre qu’ils améliorent les autres manifestations systémiques. L’utilisation des antihistaminiques ne devrait pas induire de délai pour l’administration de l’épinéphrine. Ceux-ci prennent beaucoup de temps à agir.
ANTI-H1 à privilégier- Cétirizine PO DIE prn
- 6 mois-2 ans: 2.5 mg/dose ;
- 2-5 ans: 5 mg /dose;
- >5 ans: 10 mg /dose
- Diphenhydramine 1 mg/kg/dose PO (Max 50 mg) ou IV (si besoin d’IV) q 6 hres PRN
La combinaison d’un anti-H2 aux anti-H1 peut diminuer la réaction urticarienne. Un anti-H2 peut être considérer lorsque l’urticaire n’est pas suffisamment soulagé par la prise de l’anti-H1. Pourrait également être bénéfique pour les symptômes digestifs.
- Famotidine 0,5 mg/kg/dose PO/IV (Max 20 mg) q 12 heures.
CORTICOSTÉROIDES
Aucune preuve d’efficacité ne provient d’étude randomisée. Les études observationnelles ne révèlent aucune association préventive entre l’administration de corticostéroïdes et la survenue de réactions biphasiques. Chez les patients qui requiert une hospitalisation, l’administration de corticostéroïdes est associée avec une réduction du besoin d’épinéphrine après le 1er jour d’hospitalisation.
Il semble raisonnable de donner les corticostéroïdes dans les cas suivants : bronchospasme, stridor, angioedème des VRS, choc, réaction nécessitant une hospitalisation et en fonction du jugement du médecin. À noter que les corticostéroïdes n’agissent qu’après quelques heures et n’ont pas d’effet en aigu.
- Dexaméthasone 0.6 mg/kg/dose PO (Max 16 mg)
- Methylprednisolone 1-2 mg/kg/dose IV (Max 125 mg)
- Si allergie aux protéine du lait: favoriser vials de 125mg de methylprednisolone ou autre cortico
- risque de contamination avec protéines de lait avec les vials de 40mg
- Si allergie aux protéine du lait: favoriser vials de 125mg de methylprednisolone ou autre cortico
- Hydrocortisone 5-8 mg/kg/dose IV (Max 400 mg)
SALBUTAMOL
Si présence de bronchospasme
- Salbutamol en aérosol-doseur : <20kg: 5 puffs , >20kg: 10 puffs voir SCP Asthme), répétable au besoin.
- Salbutamol nébulisé (si désaturation importante) : 0.15 mg/kg OU <20kg: 2.5 mg (0.5 mL), >20kg : 5 mg (1 mL) d’une solution 5 mg/mL), répétable au besoin. Voir Asthme.
ÉPINÉPHRINE INHALÉE
Si présence de stridor
- Épinéphrine 1 mg/mL (anciennement appelé 1 :1000) 5 mL si ≥ 5 kg (2.5 mL si < 5 kg) en nébulisation, q 20 minutes prn
TRAITEMENTS ADJUVANTS EN CAS DE NON RÉPONSE AUX TRAITEMENTS CI-HAUT
La plupart des patients répondent à une ou deux doses d’épinéphrine IM et aux bolus liquidiens. En cas de réaction grave ne répondant pas au traitement, l’administration d’une perfusion continue d’épinéphrine constitue le traitement à privilégier. Dans les cas rares où il n’y aurait pas de réponse à ces traitements, on peut envisager les traitements suivants :
GlucagonLes patients qui prennent régulièrement des b-bloquants et qui font un choc anaphylactique peuvent présenter une hypotension persistante malgré l’administration d’épinéphrine. On peut alors administrer le glucagon, qui a un effet vasoactif, inotropique et chronotropique indépendant des béta-récepteurs. L’évidence clinique sous-jacente est très faible.
- Glucagon 0.1 mg/kg (Max 5 mg) administré sur 3-5 minutes, suivi d’une perfusion
Plusieurs cas rapportés où les patients se sont améliorés de façon significative suivant l’administration de vasopressine malgré l’échec aux traitements standards. À considérer pour le patient en choc réfractaire à l’épinéphrine. En discuté avec un expert en soins critique pédiatrique avant son administration pour indication et dilution.
Bleu de méthylèneLe bleu de méthylène a déjà été rapporté bénéfique pour des patients avec choc vasoplégique réfractaire aux autres traitements, en dernier recours. En discuter avec un expert en soins critique pédiatrique avant son administration.
Conseils de départ
Règle générale, le patient devrait être observé suivant une réaction anaphylactique pour 2 principales raisons. Premièrement, la présence de l’allergène au niveau systémique est souvent plus longue que la durée de l’épinéphrine. Et deuxièmement, une réaction biphasique survient dans environ 5 % des cas et est généralement de sévérité similaire ou moindre que la réaction initiale, rarement plus sévère. Le temps médian avant que survienne cette réaction biphasique est de 11 heures. Les guidelines recommandent généralement une observation d’environ 4 à 8 heures, modulée en fonction de plusieurs facteurs : sévérité de la réaction initiale, présence de comorbidité (ex : asthme), ATCD de réaction sévère, prise de beta-bloquant, longue distance entre la résidence et l’hôpital. Récemment, les guides de pratiques recommandent une durée d’observation plus courte pour les patients se présentant avec une anaphylaxie légère (voir tableau ci-bas).
Prescrire au moins 2 autoinjecteurs d’épinéphrine. Si le patient va à la garderie, en prescrire également un qui y restera. Le patient devrait aller l’acheter dès son congé de l’hôpital étant donné que pour la grande majorité des cas, l’observation est plus courte que le temps maximal possible pour la survenue d’une réaction biphasique (72 heures).
L’enseignement sur l’utilisation de celui-ci devrait être fait avant le départ du patient de l’urgence. Des autoinjecteurs ‘démos’ sont disponibles gratuitement via le site web des distributeurs. Également, le patient et sa famille devraient idéalement regarder un vidéo décrivant les différentes étapes d’administration avant leur départ de l’urgence (voir ci-bas).
- Adrénaline
- Considérer les différents auto-injecteurs disponibles sur le marché et en discuter avec le parent et le patient. Le tableau-ci-dessous résume les différents auto-injecteurs actuellement disponible au Québec.
- Épipen
- Patients <22 kg : Autoinjecteur pédiatrique – 0.15 mg d’épinéphrine
- Pour les patients de moins de 10 kg, malgré que la dose d’épinéphrine dépassera le 0.01 mg/kg, prescrire l’autoinjecteur contenant 0.15 mg d’épinéphrine puisqu’il très difficile pour le parent d’administrer une dose juste d’épinéphrine lorsque celui-ci doit le préparer à partir d’une fiole et d’une seringue.
- Patients ≥22 kg : Autoinjecteur adulte – 0.3 mg d’épinéphrine
- Voir site web Épipen ouFrançais https://www.epipen.ca/fr/epipen-resources/epipen-videos Anglais: https://www.epipen.ca/en/epipen-resources/epipen-videos
- Patients <22 kg : Autoinjecteur pédiatrique – 0.15 mg d’épinéphrine
- Un nouvel auto-injecteur permet maintenant de prescrire une dose de 0,5 mg. Il s’agit d’Emerade 0, 5 mg. Il est approuvé pour les patients de plus de 60 kg et son aiguille est un peu plus longue, ce qui peut être avantageux pour le patient ayant un tissu adipeux plus épais. Non disponible présentement au Qc (déc 2024).
TYPES D’AUTOINJECTEURS
- On peut prescrire un anti-H1 au besoin pour environ 3 jours.
- Favoriser l’utilisation d’un anti-H1 de 2e génération, non sédatif pour la maison
- Exemple : Cétirizine 2,5 mg (6 mois-2 ans de vie); 5 mg (2-5 ans); 10 mg (>5 ans) po BID prn si urticaire ou prurit
- Favoriser l’utilisation d’un anti-H1 de 2e génération, non sédatif pour la maison
Voir également feuilles conseils et prescriptions
- Clinique d’allergie CHU Sainte-Justine – Plan-intervention en cas de réaction allergique – FR
- Clinique d’allergie du CHU Sainte-Justine Plan d’intervention en cas de réaction allergique – English
- CHEO: https://www.cheori.org/en/kidscap pour vidéos explicatifs
Quand référer
Référer tout patient avec anaphylaxie à un allergiste en externe.
Transfert vers un centre tertiaire
**Discuter prétransfert**
Numéro de téléphone central téléphonique CCAR: 514-345-4931 poste 4992
M Vincent (urgence), G Larose (urgence), B Bailey (urgence, toxicologue), A Des Roches (allergie), J Lacombe (allergie), C Marquis (pharmacie), EDTrottier (urgence)
En ligne Avril 2019, révisé Novembre 2021, en cours révision Déc 2024