Diabète connu et acidocétose
ÉVALUATION
Diagnostic différentiel
Tout symptôme, en particulier les vomissements, nausées et douleurs abdominales, doit faire suspecter un débalancement (hyperglycémie, cétose, et/ou acidocétose). Une cause doit être recherchée. Les plus fréquentes sont:
- Manque d’insuline par omission ou par problème technique d’administration (ex : pompe à insuline défectueuse)
- Infection ou état inflammatoire
Dans la grande majorité des cas, l’acidose est précipitée par une omission d’insuline ou un problème technique. Il est peu probable qu’une infection déclenche une acidose chez un patient dont le diabète est bien contrôlé.
Histoire
- Chez les patients sous insuline en injection sous-cutanée, questionner la compliance et le changement récent de matériel (ex. nouveaux stylos).
- À noter, les patients sous pompe sous-cutanée peuvent progresser rapidement vers l’acidocétose s’il y a arrêt de perfusion.
- Dans tous les cas, il importe de questionner les symptômes infectieux ayant pu causer un débalancement.
- Advenant la présence de l’un ou plusieurs des symptômes suivants, suspecter un oedème cérébral en installation:
- Céphalée progressant durant le traitement, douleur cervicale, nausées, vomissements, étourdissements et changement de vision.
Examen physique ciblé
Chez un enfant avec suspicion de diabète de novo, il est important d’évaluer:
- Signes vitaux incluant poids
- A/B: respiration de Kussmaul (voir vidéo Kussmaul Breathing in Diabetic Ketoacidosis, L. Mellick, University of Georgia)
- C: déshydratation (yeux cernés, aspect dénutri), tachy/bradycardie, hypo/hypertension
- D: examen neurologique incluant Glasgow (GCS)
- Signes laissant suspecter oedème cérébral: respiration irrégulière de type Cheyne-Stokes, raideur de nuque, altération de l’état de conscience (incluant irritabilité, léthargie), réponse pupillaire anormale
- E: examen abdominal (douleur fréquente)
- Recherche de foyer infectieux concomitant
Les signes de déshydratation retrouvés à l’examen sous-estiment le degré réel de déshydratation (déshydratation hypertonique). En général, les patients en acidose sont à un minimum de 10% de déshydratation.
Investigations
- Au chevet: glucomètre, bandelette urinaire pour glucose et cétones, cétonémie si disponible
- Bilans sanguins: glycémie, électrolytes, urée, créatinine, gaz capillaire, FSC, calcium, analyse d’urine, cétonémie (si non disponible au chevet)
- Bilan infectieux selon l’indication
- ECG si hyperkaliémie
- En cas d’acidocétose: contrôler la glycémie q1h jusqu’à résolution de l’hyperglycémie, l’ionogramme q1h x 2 puis q2h et le gaz capillaire q2h x 2 puis q4h.
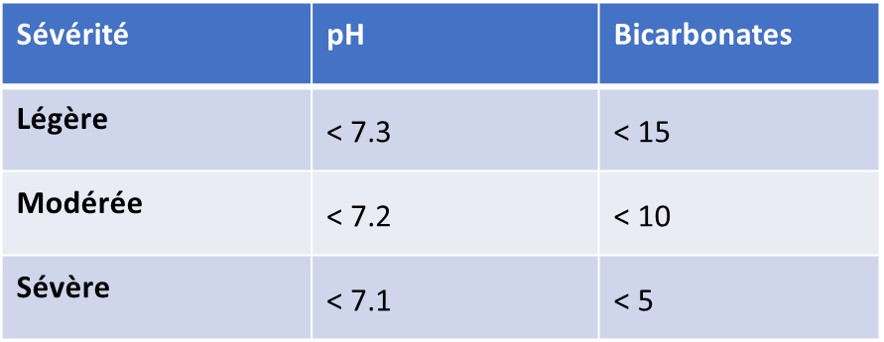
- Les patients en acidocétose modérée à sévère ont un trou anionique augmenté (> 12).
- Devant une hyperglycémie sévère (>33 mmol/L) sans acidocétose accompagnée d’une altération de l’état de conscience (stupeur, coma) et d’une osmolarité augmentée (>320 mOsm), le diagnostic de décompensation hyperosmolaire doit être évoqué. Ces patients étant à plus à risque de détérioration neurologique, une discussion précoce avec un centre tertiaire est absolument nécessaire.
PRISE EN CHARGE
Traitement
Pour imprimer l’algorithme de prise en charge
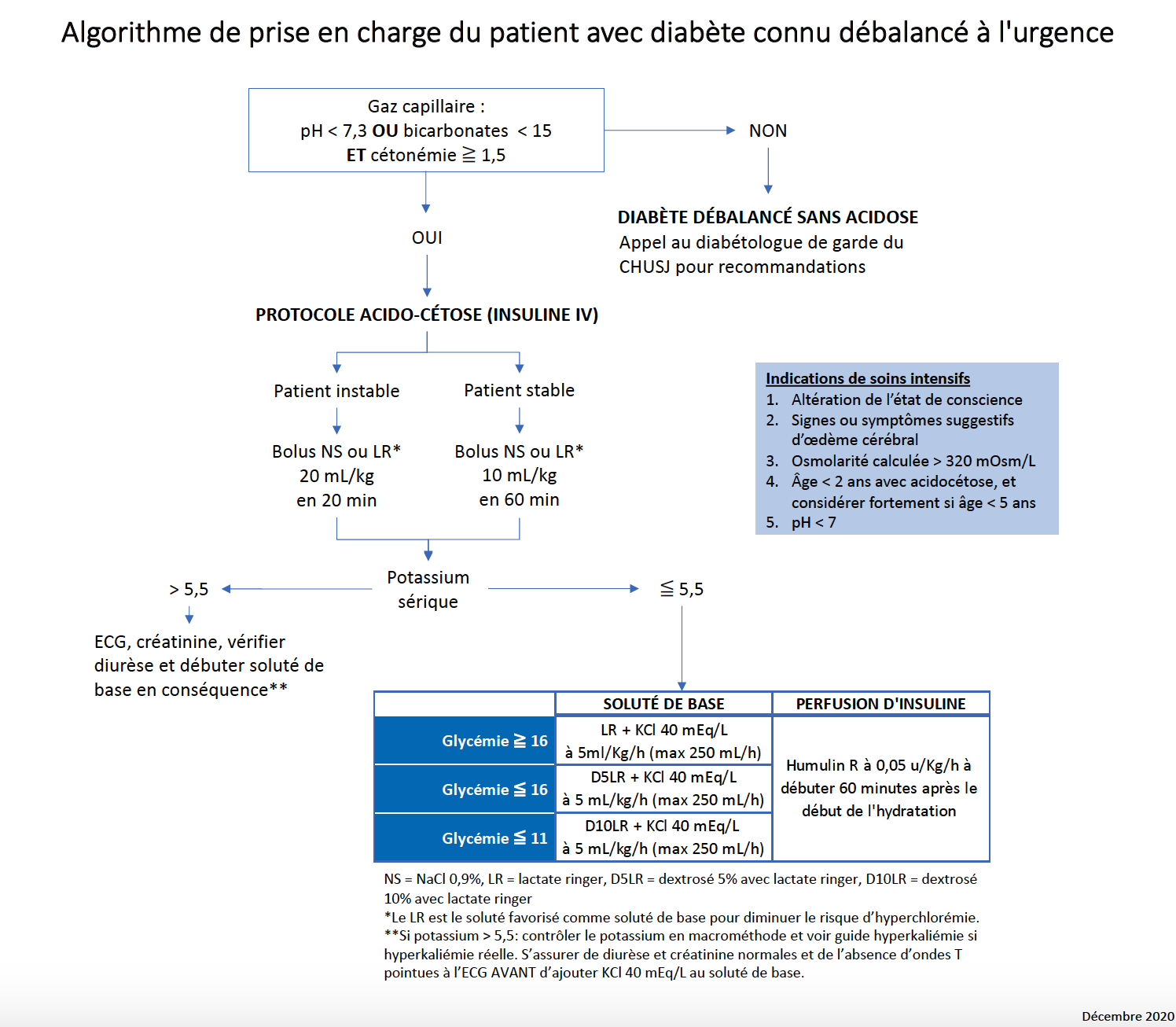
- En cas d’acidocétose:
- Pour le bolus initial (10-20mL/kg): Si le lactacte ringer n’est pas disponible, il est acceptable de donner un bolus de NS à la place. Le LR est favorisé, s’il est disponible, pour diminuer l’hyperchlorémie.
- Soluté de base: Si soluté lactate ringer n’est pas disponible avec KCl (p. ex. LR+KCl, D5LR+KCl ou D10LR+ KCL), il est tout à fait acceptable de mettre un soluté NS avec KCl (p.ex. NS+KCl, D5NS+KCl ou D10NS+KCl) en attente de transfert dans notre CHU.
- Pas de bénéfice prouvé d’ajouter du phosphore ou des bicarbonates dans le soluté de réhydratation.
- Tout patient de moins de 5 ans en acidocétose devrait faire l’objet d’une consultation aux soins intensifs étant donné le risque accru d’œdème cérébral à cet âge.
- Si suspicion d’oedème cérébral: voir guide clinique HTIC – Hypertension intra-crânienne
Voir également: TREKK- Diabetic ketoacidosis
Conseils de départ
Voir le dépliant Le diabète chez l’adolescent – les complications
Quand référer
- Pour tout diabète connu décompensé: appel au MD de garde en diabète du CHUSJ
Transfert vers un centre tertiaire
**Discuter prétransfert** Numéro de téléphone central téléphonique CCAR: 514-345-4931 poste 4992
M Buithieu (diabète, pédiatrie), L Geoffroy (diabète), S Mousseau (urgence), ED Trottier (urgence)
En ligne décembre 2020